不妊治療に取り組みながらの流産は、極めて厳しい現実です。
なぜ起きるのか、鍼灸師としてできることは限られますが、少なくとも、何が起きたのか、どうして起きたのかを知ることは、良い施術の第一歩になることは間違いないと思い、特集のタイトルが気になった今回の雑誌を購入しました。
特集:『No more! 流産』
1.流産は、なぜ起こる?
2.着床するということは?
3.不妊治療と流産
4.体外受精と胚移植
5.体外受精と着床障害
6.着床障害の検査と治療 胚、胎児側の問題
7.胚の染色体の数を調べる PGT-A
8.胚の染色体の形を調べる PGT-SR
9.着床障害の検査と治療 母体側の問題
10.不育症なの? なんども流産してしまう
11.不育症の検査
12.不育症のリスク因子と治療 内分泌異常/血液凝固異常・自己抗体①
13.不育症のリスク因子と治療 血液凝固異常・自己抗体②
14.不育症のリスク因子と治療 子宮形態異常/夫婦の染色体構造異常/リスク因子不明
ブログで取り上げたのは、目次の中の黒字部分です。
『流産は、その経験が一度であっても、精神的なダメージが大きく、「生まれてこられたはずの命なのに、流産は自分のせいだ」と思い、深く傷つく人もいます。また、次の妊娠に気持ちを向けようとしても、「また流産してしまったら…」と思い、なかなか前向きになれない人もいるでしょう。
そして、不妊治療をしている人のなかには、胚移植をしても着床しない。生化学的妊娠[妊娠反応が陽性になったのみ]を繰り返してしまう…と悩んでいる人も少なくありません。
流産は、とても辛い出来事ですが、それが次の妊娠へ、赤ちゃんが授かる方法へと導いてくれることもあります。』
1.流産は、何故起こる?
1)流産とは
・妊娠22週より前に妊娠が終わること。22週とは赤ちゃんがお母さんのお腹の外では生きていけない週数のことである。
・流産は全妊娠の約15%に起こり、妊娠経験のある女性の約40%が経験しているとされている。
・妊娠12週未満を「早期(初期)流産」、妊娠12週以降22週未満の流産を「後期流産」という。流産の約80%は早期流産で、その原因のほとんどは胎児の染色体異常といわれ、偶然に起こる。
2)流産ではない生化学的妊娠
・生化学的妊娠とは、尿中や血中に妊娠反応があったという生化学的な反応だけで終わってしまうことである。「化学流産」と呼ぶこともあるため、流産と誤解されることもあるが、生化学的妊娠は流産に含まれない。
・生化学的妊娠の原因のほとんどは、胚の染色体異常から起こる自然淘汰がほとんどである。
・本来の妊娠は、超音波検査で胎嚢が確認できた臨床的妊娠をいう。
3)流産の兆候は
・妊娠6週頃になると、超音波検査で胎児の心拍が確認できるようになり、流産する確率は低くなる。
・流産の主な兆候は出血と腹痛である。腹痛は子宮の収縮により腹部が痙攣したような痛みが起こる。
・超音波検査で診断される稽留流産の場合は、出血や腹痛はないのが特徴である。
・腹痛、出血は流産とは限らないが、気になる兆候であることは間違いないので、病院で受診すべきである。
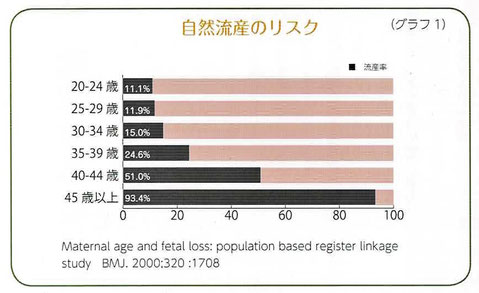
4)流産の確率
・年齢が高くなると、妊娠は難しく、流産はしやすくなる。
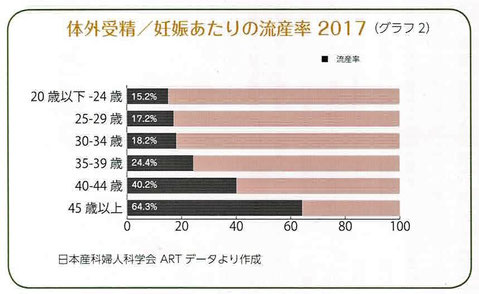
・40歳以上になると流産のリスクは高まる。なお、流産のリスクはグラフを見ると、体外受精の場合の方が低い。
注)以下の2つのグラフは時期およびデータ元が異なる。
5)流産は予防できる?
・切迫流産とは流産しかかっている状態であり、妊娠12週未満の場合には、特に有効な薬はなく、安静にして経過観察することになる。
・喫煙、風疹などの予防接種、糖尿病などの基礎疾患にも注意が必要である。
・栄養面で、葉酸摂取が推奨されているのは、神経管閉鎖障害の予防である。
2.着床するということは?
1)着床は、どのように起こるのか
①胚を受け入れる準備
・卵胞が成長するにつれ、卵巣はエストロゲンを分泌し、子宮内膜を厚くする。
・エストロゲンによって厚みを増した子宮内膜は、プロゲステロンによって着床しやすい状態に整えられる。
②受精から胚の成長
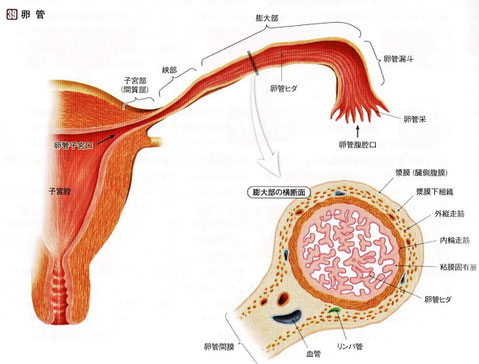
・卵管膨大部で卵子と精子は受精し胚になる。
・受精後は卵管内で細胞分裂を繰り返し成長しながら子宮へと運ばれていく。
・胚の栄養は卵管液だが、8細胞期まではピルビン酸と乳酸、8細胞期以降はグルコースを栄養にして、胚自体の力で発育するようになる。
③着床のはじまり
a.胚は、将来赤ちゃんになる細胞側を子宮内膜に接着させる。
b.胚は、内膜に接着するとすぐに潜り込んでいく。
c.胚は、子宮内膜を分解して、自分のものにしながら、胎盤をつくるためにhCG(ヒト絨毛性ゴナドトロピン)の分泌を始める。

画像出展:「人体の正常構造と機能」
hCGは通常14日間以内に機能を失う黄体を刺激することにより、退縮なく機能を8週から10週維持する。
注)左端のぼやけて見えない部分は、「胎児精巣を刺激」になります。
d.胚は、hCGを分泌する。このホルモンが血液や尿中から検出されると妊娠反応が陽性になる。
e.胚が完全に潜り込むとその痕を塞さぐ。こうして着床が完了する。
3.不妊治療と流産
1)不妊治療をする夫婦は流産しやすいのか
・39歳以下では自然妊娠と体外受精の流産率に差はない。
・40歳以上では体外受精での流産率は低くなる。考えられる理由は以下の通り。
-体外受精では着床の可能性の高い胚を選択して移植できる。
-凍結融解胚移植では、子宮内膜、ホルモン環境を調整し、移植時期の最良のタイミングを選択も可能である。
・体外受精の場合、不妊原因を持っていたり、年齢層がやや高いという点では流産しやすい要因も存在している。
2)不妊治療をする夫婦は生化学的妊娠になりやすいのか
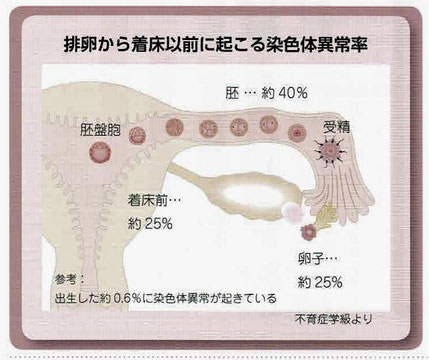
・卵子の老化は染色体異常の発生率を高め、卵子の力を低下させる。卵子はもともと染色体異常が起こりやすく、排卵した卵子の約25%に染色体異常があるといわれ、40歳前から上昇する。
・染色体数の異常のため受精が完了しない、胚が成長しない、着床しない、流産が起こる。もしくは染色体の数に問題を持った子どもが出生することにもつながる。
5.体外受精と着床障害
1)着床障害とは
・良好胚を何度も移植しているのに妊娠しない人、あるいは生化学的妊娠を繰り返している人は、着床障害の可能性がある。
・着床は、胚の問題がないこと、子宮内膜の厚さが十分にあること、胚移植と着床時期のタイミングがあっていることなどの条件が大切である。
2)胚移植と着床
・胚移植は、胚盤胞移植と凍結融解胚移植が多くなってきている。
・胚盤胞の場合は、程なく着床が始まり過程は自然妊娠と変わらない。一方、体外受精の場合にはプロゲステロンを補うための服薬、膣剤、貼付薬、注射などを使い、採卵(排卵相当日)から約16日後に妊娠判定を行うのが一般的である。
3)より着床しやすい胚移植とは
・凍結技術の進歩により、凍結・融解による胚へのダメージは、ほぼ心配することはなくなった。その結果、全ての胚を凍結して、子宮内膜やホルモン環境を整え、患者さんの都合に合わせて凍結融解胚移植を行う治療施設が増えてきている。
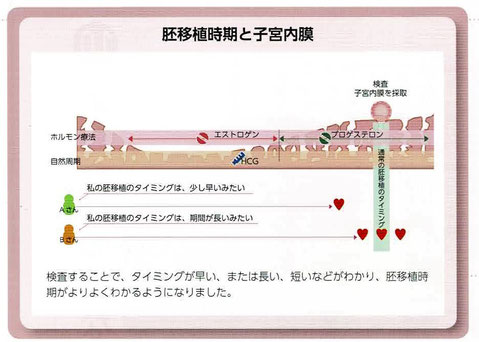
4)凍結融解胚移植の移植日
・着床しやすい時期は、通常排卵から5日目あたりで、“着床の窓”と呼ばれている。
・凍結融解胚移植の場合、移植胚の成長程度と子宮内膜の状態を同調させるため、排卵、または排卵の相当日から胚移植日を決定する。
・3つの方法
①自然周期
-自然排卵により排卵日から胚移植日を決定する方法。
②排卵誘発周期
-クロミフェンなどの服用する排卵誘発剤を使い、排卵を起こさせて胚移植日を決定する方法。
③ホルモン補充周期
-ホルモンを補充し、内膜の黄体化[卵子を排出した卵胞が黄体という組織に変化し、分泌されるプロゲステロンによって子宮内膜が厚くなる]を行った日から、胚移植日を決定する方法。
6.着床障害の検査と治療 胚、胎児側の問題
1)着床障害の検査
・着床障害には、明確な定義はなく、各治療施設によって異なるが、要因は胚または胎児側の問題と母体側の問題がある。
2)胚・胎児側の問題
・胚の染色体の数の異常や構造異常が原因で着床しない、もしくは生化学的妊娠によるものがある。
・流産全体の80%以上は、妊娠12週未満に起こる早期流産である。
・染色体の数の異常については、偶発的に起こる卵子の減数分裂の失敗や、受精時に起こる多精子受精などが要因になっている。
・受精は卵管膨大部で起こるが、受精の際、卵子に2個、3個の精子が入ることがある(多精子受精)。この結果、すべての染色体の数が3本(3倍体)、4本(4倍体)となり倍数体の異常が起こる。
・倍数体の異常は、卵子の極体がうまく放出できなかった場合や単為発生(卵子が精子と受精することなく活性化して前核が形成される:1倍体)の場合などがある。
9.着床障害の検査と治療 母体側の問題
1)母体側の問題
①子宮内膜環境の問題
・慢性子宮内膜炎
-子宮内膜の深い基底層にまで細菌が侵入して炎症が起こり、その炎症が持続している状態。
-慢性子宮内膜炎は自覚症状のない人が多く、なかなか着床しないことから発見されることも少なくない。
-慢性子宮内膜炎は不妊治療経験者の約30%、繰り返し胚移植にもかかわらず生化学的妊娠や流産を繰り返す人の約60%にあるといわれている。
・子宮内細菌(フローラ)
-2015年、子宮内に細菌(フローラ)が存在することが確認され、子宮内フローラの乱れが体外受精に悪影響を及ぼすことや、子宮内膜で免疫が活性化し、胚を異物として攻撃してしまう可能性が指摘されている。
-膣内環境や腸内環境が子宮内環境に影響している可能性も考えられている。
・ビタミンD不足
-ビタミンDの不足が着床を難しくしているという研究発表がある。ビタミンDは食事以上に、日光によって作られる方が多いと考えられているので、妊活中は1日30分程度、日に当たるよう心掛けることが重要である。
②胚移植のタイミングの問題
・着床は排卵から5日目というケースが多く、それに合わせて胚移植するが、約30%の人には着床時期にずれがみられる。
③免疫寛容の問題
・胚は卵子と精子が受精したものだが、外からの精子は非自己(自分自身ではないもの)である。にもかかわらず、拒絶反応が起こらないのは免疫寛容という働きによりものだが、免疫寛容に異常があると拒絶反応が起こり、それが着床障害の原因になる可能性がある。
・免疫寛容は、免疫応答の司令塔とされているT細胞が関連し、着床にはTh1細胞<Th2細胞の関係が通常であるが、なかなか着床しない人の中には、Th1細胞が優位になっている場合がある。
10.不育症なの? 何度も流産してしまう
1)不育症とは
・妊娠はするが流産を繰り返したり、死産になってしまったりすることを不育症と呼ぶ。
2)流産の要因は
・流産は全妊娠の約15%に起こり、胚の染色体異常による流産は、妊娠のごく初期に起こる。
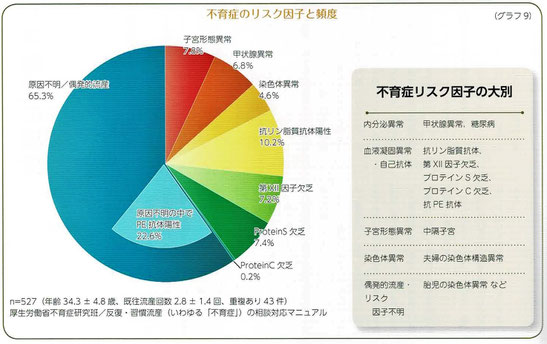
12.不育症のリスク因子と治療 内分泌異常/血液凝固異常・自己抗体①
1)不育症のリスク因子とは
①内分泌異常
・甲状腺ホルモンの異常、多いのが「甲状腺機能亢進症」で、少ないのが「甲状腺機能低下症」であるが、いずれも流産のリスク因子である。
・糖尿病は不育症のリスク因子にあげられているが、ケースとしては多くないとされている。しかし、流産や早産のリスクに加え、心臓肥大など出生後に正常な発達、発育の問題が起こる可能性があるため、妊娠前からの血糖のコントロールが大切である。
②血液凝固異常・自己抗体
・血液凝固異常とは、血小板の異常や血液を凝固させるタンパク質の異常などによって起こり、止血が難しい出血傾向と凝固させやすい血栓傾向がある。不育症のリスク因子は後者である。
13.不育症のリスク因子と治療 血液凝固異常・自己抗体②
1)低用量アスピリン療法
・アスピリンには血小板を抑え、血液をサラサラにする効果がある。投薬の終了時期は、28週まで、もしくは36週までと医師によって判断は異なっている。
・妊婦禁忌とされており、アスピリンアレルギーの人もいるので、医師に相談すべきである。
2)低用量アスピリン+ヘパリン療法
・ヘパリンは血液凝固因子を抑えることで血栓を予防する。
・ヘパリンの開始時期は「妊娠が陽性になってから」あるいは「胎嚢が確認できてから」が一般的で、1日2回、12時間ごとの注射が、妊娠36週頃まで毎日、必要になる。
14.不育症のリスク因子と治療 子宮形態異常/夫婦の染色体構造異常/リスク因子不明
1)子宮形態異常
・子宮は胎児期には左右2つあるが、出生前には融合して1つになる。この融合がうまくいかないことが原因で、子宮の形態異常は発生する。特に中隔子宮が不育症のリスク因子に上げられている。
・中隔子宮は、外観は正常だが子宮腔内に仕切りのようなものがあり、内腔が左右に分かれている形態異常である。
・患者あたりの生児獲得率は、手術したグループで77.5%、しなかったグループでは53.8%であり、手術が必須とまではいえない。
2)夫婦の染色体構造異常
・夫婦のどちらかの染色体に構造異常があるために、流産を繰り返すもの。
3)偶発的流産・リスク因子不明
・不育症の中で一番多い。検査をやっても「異常なし」と診断される。なお、胎児の染色体異常はこの中に含まれる。
4)テンダーラビングケア
・『ストレスと流産についての因果関係は、はっきりしていません。
ただ、流産後、次回の妊娠に臨む前に、臨床心理士や産婦人科医がカウンセリングを行った方がストレスが改善し、妊娠成功率が高かった、という不育症研究班の報告があります。
なかでも最近、注目されているのがテンダーラビングケア(TLC)です。流産してしまった人に「優しく、愛情を持って接し、いたわる」ことで、次回の妊娠が継続し、出産に至る確率が上がるといいます。
とくに流産直後は、ストレスを強く感じ、辛い気持ちの中で過ごす時間も多くなることと思います。
心が痛い、辛いと感じるときは、無理せずに通院施設のカウンセラーや心理士、また心療内科を訪ねてみましょう。』
※ご参考
ストレスとうまくつきあう:『思うように授からないことや不妊治療がストレスになることも。不妊とストレスの関係について』
感想
ビタミンDは日光、腸内環境は食事、睡眠、運動などの生活習慣が重要です。一方、強いストレスなどによる自律神経系の乱れは、内分泌系や免疫系にも悪影響を及ぼします。
また、不妊症の方は“冷え”を訴えることが多く、これも自律神経系が交感神経優位になって、血管を緊張させ血液の流れを悪くしていることが要因の一つです。
以上のことから、日常生活で直面する過度な緊張、ストレスを減らすことが重要です。鍼灸治療は心身をリラックスさせます。自律神経系を整え、冷えを改善します。そして、子宮内膜が「ふかふかのベッド」になったとき、朗報は近くまで来ているのではないでしょうか。