第2章 坐骨神経痛の原因についての疑問15
Q12 坐骨神経痛は、いったいなぜ起こるのですか?
●坐骨神経痛の原因の大半を占めているのは腰椎である。これは坐骨神経が第4・第5腰椎と仙骨から出ているため、腰椎の異常は坐骨神経に障害を起こす。
①腰椎の病気…腰椎の神経が圧迫・刺激されて坐骨神経痛に影響をおよぼすもの
・腰椎椎間板ヘルニア:腰椎の椎間板の内部にある髄核がはみ出たりする病気。前かがみ姿勢や中腰作業の繰り返しで椎間板に負荷がかかることが原因。年齢を問わず多く見られる。
・腰部脊柱管狭窄症:加齢による腰部の骨や組織の変形・変性などにより脊柱管が狭まり、中を通る神経が圧迫される。
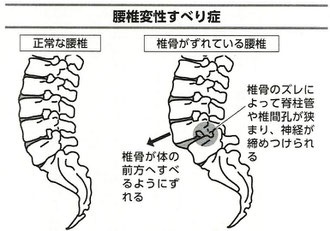
・腰椎すべり症:椎骨どうしが前後方向にずれて脊柱管や椎間孔が狭まり、神経を圧迫する。加齢やスポーツ等によるダメージが原因となる。
・変形性腰椎症(変形性脊椎症):加齢によって変性した椎間板が徐々につぶれ、腰椎が不安定になると、その動きを止めようと椎体のへりに骨棘が形成され、周辺の神経を刺激して痛みを生じる。
②筋肉の硬直(梨状筋症候群)…お尻の梨状筋という深部筋肉が硬くなり、坐骨神経痛が圧迫される。
③関節障害…仙腸関節や股関節の不具合や変形から神経が圧迫され、坐骨神経痛に似た痛みを起こすことがある。
Q13 坐骨神経痛のような足腰の症状がある場合、ほかにどんな原因を疑うべきですか?
①腫瘍…脊髄・脊椎・骨盤内の腫瘍は組織の破壊により、腰や下肢に痛みや痺れを起こす可能性がある。
②末梢動脈疾患(PAD)…動脈硬化により血管が狭まって血流が滞り、末梢神経が障害されることによって、下肢に痛みが生じる。痺れは見られないことが多い。閉塞性動脈硬化症(ASO)ともいう。
③末梢神経障害…糖尿病による高血糖や、過度な飲酒、ビタミンB1、B6、B12の欠乏などで神経が障害され、手足に痺れや痛み、感覚麻痺が現れる。
④その他…婦人科の病気(子宮内膜症など)や、精神的な要因(ストレス、うつ症状など)でも、足腰に痛みや痺れなどの症状が現れることがある。
Q16 坐骨神経痛を起こしやすいのは腰椎のどこですか?
●腰椎椎間板ヘルニアでは約90%が第4・第5腰椎と、第5・仙骨の間である。腰部脊柱管狭窄症でも第4・第5腰椎間が多いが、第3・第4腰椎間でもしばしば起こり、複数個所で発症することもある。
Q18 坐骨神経痛の主原因である「腰部脊柱管狭窄症」とはどのような病気ですか?
●中高年に多く、推定患者数は約580万人。
●主な原因は、加齢による椎骨や椎間板、靭帯などの組織の変性や変形である。脊柱管後部の靭帯(黄色靭帯)がたわんで厚くなったり、椎体が変形したりすることや、骨粗鬆症や側弯症も脊柱管の狭窄の原因になる。椎間板ヘルニアも脊柱管を狭めることがある。
●障害は神経だけでなく、血管を締めつけ血流を悪化させる。このため間欠性跛行などの症状も出てくる。
●腰を反らす(後屈)と脊柱管の圧迫しさらに狭めるため、症状が強まるという特徴がある。
Q19 腰部脊柱管狭窄症にはどんな種類がありますか?
①神経根型…神経根の締めつけが原因。痛みや痺れ、歩行障害(間欠性跛行)も現れる。
②馬尾型…脊柱管内部の馬尾という神経が締めつけられるもの。左右両側に症状が現れることが多く、お尻から下肢にかけて広い範囲に痺れが強く出る。これにより筋力低下・麻痺、冷感・灼熱感、足裏の感覚異常、さらに排尿・排便障害、会陰部やお尻のほてり、間欠性跛行などの様々な症状が見られる。
③混合型…神経根と馬尾の両方が締めつけられるタイプで、両方の症状が現れる。馬尾型・混合型で強い馬尾症状が見られる場合は、早めの手術が求められる。
Q24 「腰椎分離症」「腰椎分離すべり症」とはどんな病気ですか?
●腰椎分離症は腰椎の椎弓にヒビが入って分離している状態、いわば椎弓の骨折である。腰を捻ったり反らしたりといった運動を繰り返すことにより、徐々にヒビが深くなっていく。体がまだ軟らかく激しい運動をする子供(10~14歳)や、スポーツ選手などに多く見られる。
●痛みは後屈に強まるのが特徴で、坐骨神経につながっている神経が圧迫されれば坐骨神経痛も起こる。
●若いうちに発症しても症状が大人になるまで現れないことも多い。
●発症後、早期にコルセットで腰椎の動きを制限すればヒビがくっつく場合もある。
●腰椎分離すべり症は、分離の起こった椎骨の下の椎間板が変性し、椎体が前面へすべる病気である。
●腰椎変性すべり症はほとんど第4腰椎が前にすべるが、腰椎分離すべり症は第5腰椎が多い。
●腰椎分離症から腰椎分離すべり症を発症する割合は、約10~20%といわれている。
第3章 坐骨神経痛の症状についての疑問9
Q25 坐骨神経痛では、具体的にどんな症状が現れますか?
①痛み・痺れ…お尻・太もも(外側・裏側)・ふくらはぎ(外側)・すね・足部(甲・足裏・足指)。
②知覚障害…灼熱感(ほてり)、冷感、締めつけ感、だるさ、脱力感。
③立位・歩行時の痛み・痺れ…立位でお尻から下肢にかけて痛みや痺れが増悪する。間欠性跛行(歩行中に痛みや痺れで歩行困難になるが、少し休むと回復する)。
④馬尾症候群…左右両側のお尻や下肢の痺れ、感覚異常(冷感・灼熱感、足裏にものが貼りついたような違和感)、麻痺、重度の間欠性跛行(数分、数歩しか歩けないなど)、排尿・排便障害。
Q26 「痛み」には、どんな特徴がありますか? 鈍痛ですか?激痛ですか?
●急性の激痛の多くは、腰椎椎間板ヘルニアが原因で起こる坐骨神経痛である。前屈で痛みが増強する。
●脊柱管狭窄症、腰椎すべり症、変形性腰椎症が原因で起こる坐骨神経痛の多くは鈍痛である。後屈で痛みが増す。
Q30 症状が出る場所が変わってきましたが、そんなことはありますか?
●腰部脊柱管狭窄症では、1年、2年と経過するうちに症状の発生部位が移動することがある。症状が広がる場合と移動する場合があり、移動は下から上、上から下、右から左、左から右とまちまちである。
●症状の拡大・移動は「センソリーマーチ」(感覚の行進)とよばれている。特に馬尾に障害の場合に多く、間欠性跛行でも痛みの部位は移動する、これらは時間の経過や姿勢、動作によって神経が圧迫される範囲の変化が原因と考えられる。
Q32 どんな症状が現れたら、医療機関に行くべきですか?
●急性の腰痛は自然に軽快することが多い。
●坐骨神経痛が疑われる場合、2~3週間ストレッチや体操などを行っても症状が軽減しない場合は受診した方が良い。
●痛みや痺れが強く日常生活が困難な場合は、すみやかに受診すべきである。
●馬尾症候群の症状が出ている場合は、ただちに受診すべきである。
Q33 坐骨神経痛のつらさは、いったいいつまで続くのですか?手術は必要になりますか?
●椎間板ヘルニアはおよそ3カ月で80%の人が自然治癒すると考えられている。
●腰部脊柱管狭窄症は加齢によって靭帯や骨などの組織の変性・変形が原因で起こるので、症状もゆっくりと現れて長引くことが多い。
第4章 坐骨神経痛の診察・検査についての疑問8
Q34 診察を受ける医療機関・医師はどう選べばいいですか?
●坐骨神経痛を疑う場合は、整形外科か脳神経外科、特に脊椎・脊髄を専門とする医師を受診する。
●以下の学会のホームページが便利である。
※ご参考:日本整形内科学研究会
第6章 坐骨神経痛の標準治療についての疑問10
Q53 坐骨神経痛の進行を防ぐ方法はありますか?
●坐骨神経痛のタイプ別に、負担の少ない姿勢を保つ体の使い方を身につけると痛みを軽減できる可能性がある。これは日常の姿勢や動作の癖が、知らず知らずのうちに坐骨神経痛の原因になるからである。
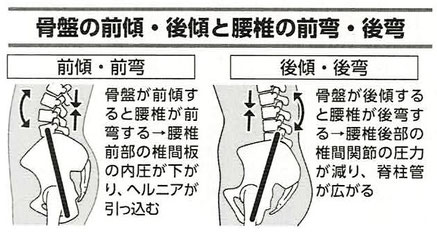
●前屈障害型(腰椎椎間板ヘルニアなど)は骨盤を前傾させて腰椎が自然と沿った姿勢を心がける。
●後屈障害型(腰部脊柱管狭窄症など)は骨盤を後傾させて腰椎の反りをゆるめたやや前傾気味の姿勢を心がける。
●両方に共通して、1)体幹筋を鍛える 2)膝・股関節を使って腰椎への負担をかけない動作を心がける 3)同じ姿勢を長時間続けない といったことも大切である。
Q57 今受けている牽引療法は効果がありますか?続けた方が良いですか?
●現在のところ、坐骨神経痛を伴う腰痛の治療として、牽引療法の効果には十分の科学的根拠は不足している(「腰痛診療ガイドライン2019年改訂第2版」。
Q58 温熱療法や超音波療法には効果はありますか?
●温熱療法は根本的な効果はなく、体の柔軟性を高めて運動療法などをやりやすくする、補助的なものである。
●超音波療法は「腰痛診療ガイドライン2019年改訂第2版」では、牽引療法と同様、「行うことを弱く推奨する」とされている。1~2カ月試して変化がなければ他の治療に切り替えた方が良い。
Q59 コルセットは着けたほうがいいですか? いつまで着ければいいですか?
●医療用コルセットは、関節の動きを制限し保護することで、動くことによる痛みを軽くするための医療用具である。
●コルセットには硬性コルセットと軟性コルセットがある。
●坐骨神経痛では腰椎の圧迫骨折や、腰椎の手術後に硬性コルセットが用いられる。軟性コルセットは腰部の動きを軽度に制限しながら固定するもので、腰椎椎間板ヘルニア、腰部脊柱管狭窄症、腰椎すべり症などに用いられる。
●コルセットの使用は痛みの強い場合や、腰に負担のかかかる作業をするときに、なるべく短時間に留めるようにする。これは長期使用により、腰椎を支える筋力を低下させるためである。
Q60 ブロック療法とはどんな治療法ですか?
●痛みを発している部位の神経の近くに局所麻酔薬、あるいは局所麻酔薬にステロイド薬を混合した薬を注射する方法である。
●神経の興奮を鎮め、痛みの信号が脳へ伝わるのを一時てきにブロックするため、即効性が期待できる。
●神経の炎症や痛みが軽減すると、筋肉の緊張がゆるみ血管が拡張し血流が良くなるので、薬効が切れても痛みの軽減が期待できる。ただし、効果には個人差が大きい。
●長期的な効果の根拠は十分ではなく、必要に応じて使用する。
●馬尾症候群では症状が悪化することがあり、使用しない方がよい。
●抗血栓薬や血管拡張薬を服用している場合は、ブロック注射を受けられない場合がある。
第7章 坐骨神経痛の薬についての疑問8
Q62 坐骨神経痛を根本から治せる薬はありますか?
●坐骨神経痛そのものを治す薬はない。
●薬物療法は主に痛みの軽減を目的とした対症療法である。
①心身のつらさや活動性の低下を防ぐ
②痛みで緊張した筋肉や靭帯をゆるめて血流をよくし、自然治癒を促す
③運動療法を行いやすくする
Q63 消炎鎮痛薬の効きめはどうですか?
●炎症を鎮めることで痛みを抑える。
●炎症を引き起こすプロスタグランジンには炎症以外の作用もあるため、それが消炎鎮痛薬(NSAIDs)によって抑制されると副作用が現れる可能性がある(胃腸障害、腎臓障害など)。そのため、消炎鎮痛薬の長期服用は避けるべきとされている。
Q64 ビタミン剤を処方されました。効くのですか?
●ビタミンB12は傷ついた末梢神経系の修復に役立つ。
●ビタミンEは血流を良くするため末梢神経の働きをよくする。また、血流が良くなると体が温まるため、痛みによって緊張した筋肉がほぐれ、それによって神経の働きを改善する効果も期待できる。
Q65 プロスタグランジン製剤とはどんな薬ですか?
●「プロスタグランジン」は炎症を起こす一方、血管壁の筋肉をゆるめて血管を広げる作用や、血液中の血小板が互いにくっつきにくくして血栓ができるのを防ぐ作用を利用した薬で、血流を改善する。一般名は「リマプロスト(プロスタグランジンE1誘導体製剤)」という。
●効果が期待できるのは腰部脊柱管狭窄症である。馬尾型・混合型にも効果があり、軽度から中等度の間欠性跛行にも効果がある。
●比較的副作用は少ない薬だが、出血しやすくなることがあり、ブロック注射を受ける際は、一時的に服用の中断が必要になる場合もある。
Q66 筋弛緩薬はなんのために飲むのですか?
●痛みを感じると反射的に緊張して筋肉は収縮する。そして血管も収縮する。
●筋弛緩薬は脳から脊髄、筋肉へと伝わる「筋肉を緊張させよ」という指令を抑えることで、筋肉の緊張を和らげる。
●通常、消炎鎮痛薬と組み合わせで処方される。
●梨状筋症候群や絞扼性末梢神経障害に対して処方されることがある。
Q67 抗うつ薬をすすめられました。なぜですか?
●デュロキセチンはDLPFC(背外側前頭前野)の働きを活発にし、神経伝達物質の働きが改善されるため慢性的な痛みを和らげることができる。
Q68 プレガバリンという薬がよく効くそうですが、どんな薬ですか?
●もともとは抗てんかん薬として開発された薬。
●末梢神経から興奮性の神経伝達物質が放出されるのを抑えて痛みの信号が脳に伝わるのを阻止し、坐骨神経痛のお尻から下肢にかけてのビリビリ、ジンジンするような痛み・痺れに効果を発揮する。
●炎症に効くNSAIDs(非ステロイド性消炎鎮痛薬)、中枢神経に作用するアセトアミノフェンは、いずれも末梢神経が原因による痛みには効果がない。
Q69 オピオイド薬は飲まない方がいいですか?
●坐骨神経痛で用いられるのはトラマドールなど、モルヒネなどの医療性麻薬とは異なるが、強い鎮痛作用がある。副作用にも注意が必要なため、医師の適切な診断に基づき処方されなければならない。