Ⅳ 記憶のメカニズム
2.海馬では日々、ニューロンが新生している
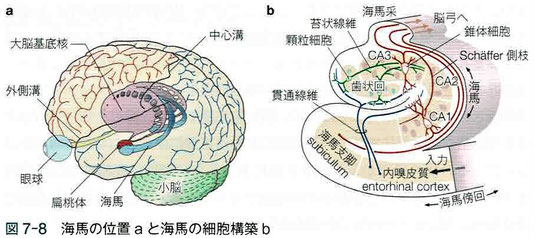
・海馬の中で最も注目されている海馬前部とは、歯状回、CA1野、CA3野、嗅内皮質、海馬支脚などを含む部位である。
・海馬前部が注目されている理由は2つある。
1)新生ニューロンが海馬前部で日々誕生しているということ。脳には幹細胞が存在していて、ニューロンの増殖、分化、成熟が起きている。
2)アルツハイマー病の初期に脳萎縮が始まるのは、海馬前部、海馬傍回、嗅内皮質などである。
3.新生ニューロンが記憶機能を担う
・新生ニューロンの生育、成熟には、生理活性物質が必要である。それらはBDNF(脳由来神経栄養因子)、FGF-2(線維芽細胞成長因子-2)、IGF(インスリン様成長因子)、VEGF(血管内皮成長因子)などだが、新生ニューロンはこれらの生理活性物質を浴びて成長し、成熟した既存の神経細胞層を探り当て、結びついて記憶機能を担っていく。特に、BDNF、FGF-2などが十分にない環境では、ニューロンの成長は衰えてしまう。つまり、海馬ニューロンの成長は、骨格筋を動かしてBDNF、FGF-2を分泌させているか否かにかかっている。
・動物を用いた研究では、ニューロンの新生と成長には、自発的な運動の他に、好奇心を満たす刺激や仲間との接触などの環境が効果的であると報告されている。
4.高齢者の脳と記憶力
・高齢者の脳でも新生ニューロンは誕生している。生育・成熟できれば記憶機能を担うことができる。ただし、そのためには筋運動が必要である。
・ピッツバーグ大学、Ericksonグループの運動器活動と記憶力との関係の研究の一つは以下の通りである。
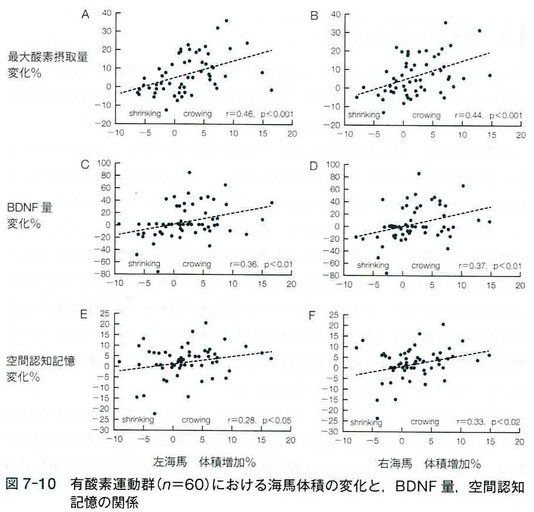
-『健常な高齢男女120人を対象に、半数(n=60、平均67.6歳)には週3回の有酸素運動(ウォーキング、最長40分)を残り半数(n=60、平均65.5歳)には、週3回のヨガ、ストレッチ、バランス運動などを1年間継続させ、海馬の体積と、血清中のBDNF量、空間記憶力を測定している。1年後に海馬体積を計測したところ、有酸素運動群では、左、右の海馬体積がそれぞれ2.12%、1.97%増加していることがわかった。
「たった2%か?」と思われたであろうか? 放っておけば、海馬体積は毎年1~2%の割合で減少し、増加することなどあり得ないと思われる年齢層である。体積が増加したことは、加齢に伴う萎縮を2年間分くらい取り戻した勘定になる。
有酸素運動群では、図7-10に示すように、海馬の体積増加に比例して、酸素摂取量、血清中のBDNF量、空間記憶力が、右肩上がりに増加していた。
有酸素運動群の被験者は、初週5分間の歩行からスタートし、1週ごとに5分ずつ歩行を延長して、最長40分間の歩行を最大心拍数(HR)の50~60%で行い、さらに第8週以降は、HR60~75%に近づけるようにと指示されていた。ちなみに運動生理学でHR60%とは、最大酸素摂取量の約50%に相当し、額に汗が滲んでくる程度の運動を指している。さまざまな生理活性物質が、血流に乗って各臓器に輸送されるためには、最低20~30分間の運動持続が必要で、これ以下では、運動による多臓器の統合反応が得られないことがわかっている。
他方、ヨガやストレッチの運動群の効果は、左右の海馬体積はマイナス1.40%、1.43%を示していた。血清中のBDNF量は低下し、空間記憶力も低下していた。
調査開始前には、両群被験者の海馬体積はほぼ同じで、差はなかった。実験結果は、有酸素運動の1年間継続という運動量の差が、海馬の体積増加と記憶力向上をもたらすことを示していた。ヨガ・ストレッチ群でも、週3回の筋運動を1年間続けたが、海馬体積は増加していない。ヨガ・ストレッチは効果がないという意味ではなく、筋運動量負荷が少なすぎて、海馬体積増をもたらさなかったためであろう。
この研究を改めて検証すると、有酸素運動によって体積増加があったのは海馬前部だけであって、海馬後部の体積は増加していなかった。体積を海馬前部だけに絞って比較すると、左は3.38%、右は4.33%も増加していたのである。
海馬歯状回の顆粒細胞層下帯では、新ニューロンが日々誕生している。海馬体積の増加は、ニューロン新生の促進を示唆しており、有酸素運動習慣が記憶力の向上をもたらすことを示している。』
5.認知と筋運動
・筋運動が認知機能低下を防ぐことは、多くの研究によって検証され、米国では各地の医療機関による大規模疫学調査が数多く行われている。下記はその一つ、Mayo大学で行われた疫学調査である。
-『調査では、1,324人の男女(70~93歳、平均80歳、認知機能の健常な市民1,126人と、軽度認知障害(MCI、198人)を対象に、筋運動習慣の有無がMCIの発生にどの程度関係するかが調べられた。
各被験者について、人生のmid life期(50~69歳)、late life期(70~93歳)に、どの程度の筋運動習慣があったかを、各自から履歴を聞きとってMCIのodds rateを算定する手法がとられている。その結果、MCIはmid life、late lifeを通じて運動習慣がまったくない生活様式であった人に発生率が高く、mid life期に中程度の運動習慣があった場合は、MCIのodds rateが39%少なく、late life期に運動習慣があった場合は32少ないことが示された。
上記は疫学調査の常として、大雑把な傾向を捉えているに過ぎない。しかし、重要な指摘を含んでいる。認知機能を健常に保てるか、MCI段階に達してしまうのかの分かれ目は、50~60歳代の筋運動習慣にあることを示した点である。また、MCIの発症を防ぐには強度の筋運動は必要なく、運動習慣の有無が大きな影響を持つことも示している。これは示唆に富んだ調査結果といえよう。』
6.海馬萎縮の原因
・海馬体積は、働き盛りの健常な成人脳ではほぼ一定であるが、高齢期に入ると毎年1~2%の割合で減少する。
・海馬、嗅内皮質の萎縮が大きい場合は、MCIに移行する危険性が高いと考えられている。
・海馬細胞は微小脳循環の不良や低酸素によっても傷つきやすい。
・海馬萎縮を招く要因は、頭部外傷、高血圧、睡眠時無呼吸症候群、PTSD、うつ病などである。また、慢性炎症を基盤とする疾患(糖尿病、肥満、アテローム性動脈硬化症、パーキンソン病など)によっても海馬体積は減少する。
7.記憶には反復と睡眠
・海馬のニューロンシナプスでは、反復刺激されると長期増強(LTP)現象が起きて、シナプス統合が強化され可塑性が増大する。興奮性が増大して信号の伝達効率が高くなり、タンパク質の生成反応に裏付けられて、長期に記憶痕跡が形成される。そして何かのきっかけがあった瞬間、強化シナプスが活性化して想起させる。
・睡眠中には様々な記憶情報が再現され、整理され、重要と思われる情報から優先的に転送されると考えられている。
・脳の代謝老廃物AβやTauは睡眠中に排出されることが分かっているが、睡眠と記憶の関係はまだまだ未解明な部分が多く、今後多くのことが明らかになっていくだろう。
Ⅴ 高齢者とサルコペニア
1.サルコペニア―死のリスク
・サルコペニアとは、高齢者の骨格筋量の減少と筋力低下の病態のことである。
・サルコペニアは若者の廃用性筋萎縮とは異なり、骨格筋の萎縮が不可逆的に進行する。
・サルコペニア発症の原因は、加齢に伴う衰弱、全身の慢性炎症、インスリン抵抗性、内分泌系の機能低下、低栄養などである。
・サルコペニア発症の具体的なきっかけとしては、大腿骨近位部骨折や腰椎圧迫骨折などによるベッドでの安静、腹部がん手術や独居高齢者にみられる低栄養、うつ状態や認知症による引きこもりなどである。
2.サルコペニアの診断
・欧州サルコペニアワーキンググループ(EWGSOP)では、歩行速度、筋量、握力をサルコペニアの診断指標としている。
①65歳以上の高齢者で、寝たきりであり、独りで椅子から立ち上がれない。
②歩行速度が0.8m/秒以下である。
③握力が一定しない。
④二重エネルギーX線吸収法(DXA)で測定した筋量が基準値に達しないこと。
・日本人のサルコペニア評価については、全身のDXA測定値から割り出した骨格筋指数や、日常生活の動作(立ち上がり、歩行、昇段)に要する筋力値などの参考値がある。
・米国では筋運動と予防、回復に関する大規模調査が行われている。
-『70~89歳の衰弱した被験者が調査対象になり、400mくらいならどうやら15分以内に歩ける、という歩行能力の限界を基準にして調査が行われた。対象者に対し、週に150分間の歩行やバランス運動を2.6年にわたって実施した結果、自力では動けない自立障害者の発生率が、運動群(818人)では、30.1%で、運動しなかった対照群(817人)より5%低かったと報告されている。
この調査で被験者を選定した基準が、「400mを15分以内で歩けること」であったこと自体、ため息が出る数値であるが、わずか1~2週間の筋運動不足で驚くほど歩行困難に陥るのが高齢者である。この研究では、筋運動実施とその効果を調べるために、多数の医師や研究者が州をまたいで動員されている。しかしリハビリテーションの介入は、筋萎縮がそれほど進行していない初期段階にこそ望ましいと、限界を示す結果となった。筋の衰弱が進行してからの回復は、これほど困難なのである。』
・米ソルトレーク大学では60~75歳の健常な被験者を対象に、ベッド安静による下肢の筋量と筋強度の低下を、若年被験者(18~35歳)と比較する実験を行っている。
-『高齢の被験者群では、5日間のベッド安静継続だけで筋量と筋強度が低下し、リハビリテーション(筋運動強化と栄養付加)を施しても、筋の回復度は小さく、実験前のレベルに復するのに日数を要した。日常生活を送るのに支障ない生活自立者であっても、60~75歳での5日間ベッド安静では、筋タンパク質分解の他に慢性炎症も加わっている。』
3.サルコペニアの機序
・サルコペニアの機序は、「廃用性筋萎縮の機序」に「テロメアの短縮を伴う老化の機序」が重なって起こると考えられている。
-骨格筋の筋タンパク質生成に関与するのは、筋運動時に発現する共活性因子である。代表的な転写調節因子は、PPAR-γと、その共活性因子PGC1-αである。PGC1-αは骨格筋が収縮すると発現する。そして筋線維遺伝子の転写・翻訳が進行すると、筋線維タンパク質が生成され、筋線維の数が増加し筋量が大となる。
-筋を非動化し、筋紡錘を機能させない状態にすると、脊髄の運動ニューロンの活動が低下し、筋収縮は起きずPGC1-αは発現しない。従って、筋タンパク質の分解量が大となり、筋量や筋力が低下する廃用性筋萎縮が起きる。
-テロメアの長さは老化を反映する指標であるが、慢性炎症がある場合も短縮するので、若い人でも短くなることがある。テロメア機能が低下すると、p53(転写活性制御因子:遺伝子の発現調節、細胞周期停止、アポトーシス制御、抗腫瘍活性、DNA修復、血管新生抑制、細胞増殖の制御、ゲノムの安定化、宿主免疫制御など、重要かつ多彩な生理機能を誘導する)が働いて、筋細胞の増殖とDNA複製を停止させる。停止によってDNAが修復されれば細胞周期は回復するが、修復できなければアポトーシスが起きる。
-サルコペニアの機序には、遺伝子多型などの要因、サテライト幹細胞、低栄養も大きく関与しているが、下記の図では複雑になるので省略されている。

画像出展:「慢性痛のサイエンス」
サルコペニアは廃用性筋萎縮の機序aと、老化の機序bが重複して生じる。
a:骨格筋はミトコンドリアを多く含むがゆえに活性酸素種(ROS)の害を受けやすく、PGC1-α発現がないとROS害を抑制できない。傷ついた筋細胞に対し、マクロファージがインフラマソームを形成し、炎症性サイトカインを放出する慢性炎症が拡大する。筋量と筋力が激減し筋収縮エネルギーが低下する。筋萎縮遺伝子によっても、筋タンパク質分解が進行する。
b:aで生じた慢性炎症がテロメアを傷つけ短縮させる。テロメア機能が低下すると、p53が働き、筋細胞にアポトーシスが誘導される。P53が働くときはPGC1-αは発現が抑えられるので、筋細胞は回復できず、老化が加速されていく。
・以上のように、廃用性筋萎縮の機序と老化の機序の2つにより、サルコペニアに至ると考えられている。慢性炎症が老化を早めることは臨床上も報告され、高齢者では慢性疾患が1つあるだけで、多臓器の老化やサルコペニアが加速される。
・『サルコペニアの治療法には運動療法、抗炎症薬、栄養強化の試みなどがある。幹細胞を用いた筋組織再生の研究も始められているが、臨床応用が軌道に乗るにはかなりの年月が予想されている。高齢者は膝や腰に少し痛みがあるだけで、歩行を極力避ける日常になる。わずかの期間の筋活動の不足で、驚くほどの歩行困難に陥ることを考えると、高齢者向け筋力トレーニングが十分に理解され、栄養面を含めた早期からの予防策が、社会に普及することを願わずにはいられない。』
終章
2.快・不快情動に焦点を当てる―今後の医療の根幹
・痛みが難治性疼痛に転化してしまうか、回復して静穏な日常に復するか、最初の分かれ道はごく小さいところにある。
-「この痛みは辛い、しかしきっとよくなる」、「乗り越えられる」と捉えるか、「自分は絶対に助からない」、「手術療法も薬物療法も、もっと悪い結果を生むに違いない」と捉えるかは、一瞬の小さな違いのように思える。しかし、負情動と快情動の回路網のバランスはここで崩れ、それが長期に続けば、やがて脳の機能と構造に変化が起きてくるのである。
・プラシーボ鎮痛は「鎮痛効果があるに違いない!」と期待することだが、期待した瞬間、皮質下にある諸神経核が一斉に活動を始める。中脳の腹側被蓋野からはドパミンが、前帯状皮質や辺縁系の神経核からはオピオイドが分泌され、脳幹では下行性疼痛抑制系の神経核が活性化している。これら皮質下の神経核の働きは無意識下で起きている。
・たとえわずかであっても、心に期待や希望を抱くとき、中脳辺縁ドパミン系(mesolimbic dopamine system)は刺激され、根源的な生に向けて本能行動が活発化する。情動脳も、生存脳も、活発に動き出す。快情動→意欲→行動→期待のサイクルが循環すると、生命活動や創造意欲は盛んになり、これは次の行動を起こすモチベーションとなり、脳活動はさらに活発になる。希望と期待を抱くだけで、精神と身体の機能は確かに蘇るのである。
・絶望の極致から這い上がる力を与え得るのは、希望だけである。「希望が脳を作る」と言われる。
・プラシーボ効果は薬や注射だけでなく、祭祀も、経典の詠唱も、教会の讃美歌や礼拝も、脳回路網を活発に動かす。医師や医療従事者の言葉と表情は、特に大きな影響を与えるようである。自殺未遂を繰り返していた線維筋痛症患者が、“今度の担当医は自慢の息子にそっくり”と、全幅の信頼を寄せて以来、認知行動療法と薬物療法が効を奏して、奇跡的な快復を遂げた例もある。
・プラシーボは偽薬と訳されたため、あまり良いイメージではないが、プラシーボは我々自身の脳の働きといえる。中脳辺縁ドパミン系は渇望や、生きる意欲をかき立てる快の情動系であるが、側坐核を介して、思考や認知機能を担う前頭皮質の回路網と結びつき、「自己優越性の錯覚」も確立させている。
・「自分は優秀で強者である」という優越性を“錯覚”することは、精神の健康を保つうえで重要である。この錯覚によって人は自己の未来の可能性を信じ、自尊心を持ち、希望や目標を持って前進する自分を優秀であると自己評価したとき、脳内ではドパミンの分泌量が急増する。
・『ほんのわずかな希望や期待であっても、快情動→意欲→行動→期待のサイクルが循環し出せば、精神と身体の機能は甦ることを忘れないでいただきたい。』
3.人は希望によって生きる

画像出展:「慢性痛のサイエンス」
『パンドラが蓋を取って中を覗くと、瓶の中からおびただしい災禍(肉体的なものでは痛風、リウマチ、疝痛が、精神的なものでは嫉妬、怨恨、復讐など)が飛び出して、遠くまで拡がってしまった。パンドラはあわてて蓋を閉めたが、すべての禍はもう飛散してしまった後であった。しかし瓶の底に1つだけ残っていたものがあった。それは希望であった。
今日まで、私たちがどんな災難に遭って途方にくれたときでも、希望だけは決して私たちを見棄てることはない。そして私たちが希望を失わない限り、いかなる不幸も私たちを零落させ尽くすことはない。』
―“The Age of Fable” (Thomas Bulfinch)―