貧血を改善するため、EPO(エリスロポエチン)を注射されている患者さまがおいでです。また、医療関係者としての登録が必要になりますが、田辺三菱製薬さまのサイトに、海外では日本に比べ腎性貧血に対しての意識が高いとの指摘をされている動画がアップされていたことがあり、以前から少し気になっていました。
そこで、今回、「腎・高血圧の最新治療」の2016年4月に発行された、「特集 腎性貧血の未来医療に向けて」というバックナンバーを購入しました。ブログは“治療薬”ではなく“腎性貧血”についての基本的な知識や機序に注目しているため、治療薬に関しては一部のみとなっています。
なお、ブログで触れているのは以下の黒字の部分になります。
企画にあたって
1.新しい腎性貧血治療ガイドライン
はじめに
1.腎性貧血の診断
2.腎性貧血治療の管理目標
3.鉄の補充
4.腎移植後貧血
2.REP細胞におけるEPO産生制御機構
はじめに
1.REP細胞
2.低酸素応答系によるEPO遺伝子発現制御機構
3.病態環境下でのREP細胞におけるEPO産生制御機構の破綻
おわりに
3.ヒトiPS細胞由来エリスロポエチン産生細胞
はじめに
1.ヒトiPS細胞由来エリスロポエチン産生細胞
2.エリスロポエチン産生オルガノイド
おわりに
4.腎性貧血治療薬の新たな展開
はじめに
1.赤血球造血刺激因子製剤
2.HIF安定化薬としてのHIF-PHD阻害薬
3.腎性貧血と鉄代謝―へプシジン、エリスロフェロンと鉄剤の使用
4.GATA阻害薬
1.新しい腎性貧血治療ガイドライン
勝野敬之:名古屋大学大学院医学系研究科病態内科学講座腎臓内科学
伊藤恭彦:名古屋大学大学院医学系研究科腎不全システム治療学寄附講座・腎臓内科
・近年では、長時間作用型の赤血球造血刺激因子製剤(ESA)が登場し、また腎性貧血に関する多くの臨床研究が報告されている。
・鉄の投与方法に関してはいまだ議論の多いところではある。
・軽度のフェリチン値上昇であれば、TSAT(トランスフェリン飽和度)20%未満の患者において、鉄剤投与による貧血改善の可能性が示唆された。
はじめに
1980年代に遺伝子組み換えヒトエリスロポエチン製剤が開発され、腎性貧血治療は大きく変貌することとなった。
1.腎性貧血の診断
・腎性貧血の発症機序として主なものは、腎臓から分泌されるエリスロポエチン(EPO)の相対的分泌不全である。他の要因としては、尿毒症性物質による造血障害、赤血球寿命の短縮、鉄利用障害や栄養障害などが挙げられる。
・内因性EPOは近位尿細管周囲間質に存在する線維芽細胞様細胞から分泌され、酸素分圧低下に反応してEPOを産生する。
・増加した炎症性サイトカインが赤芽球のEPO感受性低下を引き起こすことが報告されている。
・赤血球寿命が短縮することは古くから報告されているが、報告では30~60%程度の短縮とするものが多い。
※炎症性サイトカインとは
『炎症反応を促進する働きを持つサイトカインのことである。免疫に関与し、細菌やウイルスが体に侵入した際に、それらを撃退して体を守る重要な働きをする。血管内皮、マクロファージ、リンパ球などさまざまな細胞から産生され、疼痛や腫脹、発熱など、全身性あるいは局所的な炎症反応の原因となる。
炎症性サイトカインの種類には、腫瘍壊死因子(TNF)、インターロイキン(IL)-1、IL-6、IL-8、ケモカインなどがある。』「看護roo! 用語辞典」より
※慢性炎症と肥満
”炎症性サイトカイン 慢性炎症”で検索したところ、2つの興味深い資料が見つかりました。前者はPDF6枚、後者はPDF7枚ものの資料です。また、2017年2月に”慢性炎症”というブログをアップしています。ご参考まで。
2)肥満症と炎症
2.REP細胞におけるEPO産生制御機構
鈴木教郎:東北大学大学院医学系研究科附属創生応用医学研究センター 新医学領域創生分野
・赤血球増殖因子エリスロポエチン(EPO)は尿細管質の「REP細胞」でつくられる。
・REP細胞は線維芽細胞様の細胞であり、髄質外層から皮質全域に広く分布する。
・貧血などにより、REP細胞への酸素供給量が減少するとEPO産生量が増大し、骨髄における赤血球造血が誘導される。
・腎臓が線維化するような病態環境下では、REP細胞が筋線維芽細胞に形質転換し、EPO産生能を失う。
・REP細胞は腎臓病による線維化と貧血の双方で、責任を負う重要な細胞である。
はじめに
・エリスロポエチン(EPO)は糖鎖を豊富に含む約30kDaの糖蛋白質であり、赤血球前駆細胞の分化増殖を誘導する。
・EPOは主に腎臓でつくられており、貧血や低酸素のストレスより産生量が増大する。
1.REP細胞
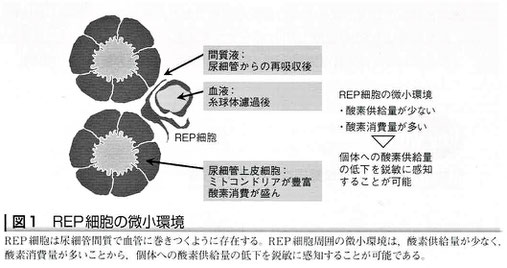
・腎EPO産生細胞(REP[renal EPO-producing]細胞)。
・REP細胞は尿細管間質で毛細血管に巻きつくように存在しており、髄質外層から皮質全域に渡って分布する。
・骨髄の赤血球前駆細胞に作用するEPOが腎臓から分泌される理由については明解が得られていないが、REP細胞周囲の微小環境に理解への糸口を見出すことができる。
・REP細胞は毛細血管に隣接しているが、血管内は糸球体濾過後の血液が流れている。
・尿細管質は原尿から再吸収された間質液で満たされており、REP細胞に供給される酸素は常に少ないことが考えられる。
・REP細胞周囲の微小環境は酸素供給量が少なく、酸素消費量が多いことから、個体への酸素供給量の減少を最も鋭敏に感知できる部位であるといえる。
2.低酸素応答系によるEPO遺伝子発現制御機構
・生体にとって酸素は不可欠であるため、低酸素状態に陥った細胞はさまざまな遺伝子を発現誘導し、低酸素環境に適応しようとする。
・EPO遺伝子に加え、血管新生や解糖系にかかわる遺伝子群が低酸素誘導性遺伝子として知られている。
・哺乳類の成体では、重篤な貧血時にはREP細胞に加え、肝実質細胞でもEPOが産生される。
3.病態環境下でのREP細胞におけるEPO産生制御機構の破綻
・慢性腎臓病などの病態環境下では、REP細胞が筋線維芽細胞に形質転換する。筋線維芽細胞はEPO産生能を失っており、コラーゲンなどの細胞外基質を産生することにより、腎性貧血と臓器線維化を促進する。
※PHD阻害薬:経口薬。EPO誘導を生理的範囲で制御することにより、EPOの過剰投与を回避できる。CKD患者で高値であることの多いヘプシンの発見を抑制して鉄利用を改善する。一方、VEGFなど血管新生因子や糖代謝にかかわる遺伝子発現を亢進することから、長期投与による血管新生・増殖性・低酸素耐性がかかわる病態(糖尿病性増殖性網膜症、加齢性黄斑、悪性新生物の増殖など)への影響の検討が今後の課題である。
3.ヒトiPS細胞由来エリスロポエチン産生細胞
人見浩史:香川大学医学部形態機能医学講座薬理学、京都大学iPS細胞研究所
西山 成:香川大学医学部形態機能医学講座薬理学
長船健二:京都大学iPS細胞研究所
・エリスロポエチン製剤は腎性貧血に有効であるが、間歇投与による赤血球の変動、抗エリスロポエチン抗体産生による薬剤不応などの問題があり、脳や心血管疾患のリスクが増大するという報告もある。
・iPS細胞を用いて、エリスロポエチン産生細胞を分化誘導することに成功した。
はじめに
・エリスロポエチン欠乏に伴う腎性貧血に関しては、透析療法では対応できない。
・慢性腎不全患者は腎臓間質で産生されるエリスロポエチンの分泌が減少するため、腎性貧血はほぼ必発である。
1.ヒトiPS細胞由来エリスロポエチン産生細胞
・腎臓の構成細胞を分化誘導した報告がされている。また、ヒトiPS細胞に種々の刺激を加えることにより、エリスロポエチンを産生する細胞を作り出すことに成功した。
4.腎性貧血治療薬の新たな展開
鈴木健弘:東北大学病院腎血圧内分泌科、東北大学大学院医工学研究科分子病態医工学
阿部高明:東北大学病院腎血圧内分泌科、東北大学大学院医工学研究科分子病態医工学、東北大学大学院医工学研究科病態液性制御学
3.腎性貧血と鉄代謝―へプシジン、エリスロフェロンと鉄剤の使用
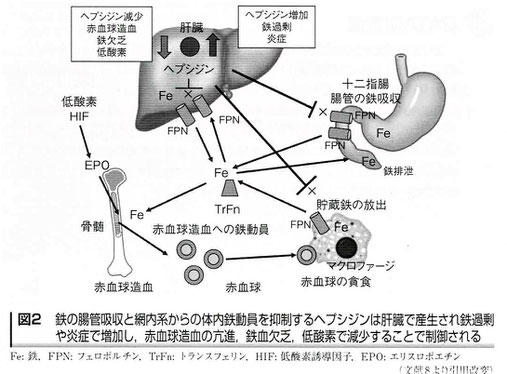
・ヘプシジンは肝臓で産生され、腸管からの鉄吸収と全身の貯蔵鉄(網内系)の放出など体内の鉄動態を制御する。鉄過剰(輸血、静注・経口鉄剤投与)や炎症によりヘプシジンは誘導されて鉄の腸管吸収や体内鉄の動員を抑制するため体内鉄利用を制限する。
このため高ヘプシジンは造血過程における鉄利用を妨げ、貧血の原因のみならず、ESA[長時間作用型の赤血球造血刺激因子製剤]や鉄剤に対する治療抵抗性の原因となる。ヘプシジンは腸管上皮、マクロファージなどの網内系と肝細胞膜表面に発現している鉄のトランスポーターであるフェロポルチンに結合してその膜表面発現を抑制するため、腸管からの鉄吸収や体内鉄の放出動員を抑制する。HIF[低酸素誘導因子]-PHD阻害薬はヘプシジンの発現を抑制するため、高ヘプシジンで鉄利用障害がある患者での貧血改善効果も期待される。
感想
生活習慣(食事、運動、睡眠)に注意し、特に肥満(内臓脂肪型肥満)にならないことが、炎症性サイトカインや慢性炎症という問題を遠ざけ、腎性貧血の予防になるのだと思いました。

こちらのグラフはブログ”腎臓が寿命を決める”でご紹介したものです。
『病気の腎臓ではEPO産生細胞のEPO産生力は著しく衰えるが、炎症を抑えると本来の力が蘇った』とあります。
やはり、鍵は「炎症性サイトカイン」だと思います。
ご参考1:慢性炎症性疾患とCRP(C-リアクティブ・プロテイン:炎症の強さ)

「HbA1cとCRP」とのタイトルですが、後半に具体的な慢性炎症性疾患や慢性炎症のCRP値に関する記述があります。
『CRPは細菌感染、ウイルス感染、外傷、心筋梗塞、胃炎、腸炎などの急性炎症性疾患で上昇しますが、細
胞の炎症であるガン、脂肪細胞の炎症である肥満、血管の炎症である動脈硬化、脳細胞の炎症である認知症、膵臓の炎症である糖尿病、関節の炎症であるリウマチ、結合組織の炎症である自己免疫疾患などの慢性炎症性疾患でも上昇します。慢性炎症性疾患では、CRP値は0.3~2.0mg/dlと急性炎症性疾患の際に比べて比較的低値です。風邪、扁桃腺炎などの咳、痰、喉の痛み、熱などの症状がなく、CRPが上昇している際には先ほど述べた慢性炎症性疾患が存在しています。』
ご参考2:”めざせ健康長寿 大注目の検査はこれだ!”(NHK:ためしてガッテン)

”ためしてガッテン”2017年5月の放送で、慢性炎症と肥満について取り上げられていました。
『「ストレス」「タバコ」「過度の飲酒」「高血糖」など…様々な原因で起きる「慢性炎症」ですが、もうひとつ注目されているのが「肥満」です。食べ過ぎや運動不足などによって「肥満」になると、脂肪細胞が脂肪を溜め込み大きく膨らみます。するとそこへ免疫細胞が集まって炎症を起こすことが分かってきました。』