『パーキンソン病-進化する診断と治療-』という特集は【座談会】で始まっています。【診断】は3番目であり、掲載されていた寄稿は次の3つです。
●「パーキンソン病の臨床診断の精度向上のためのSPECT検査」
●「Movement
Disorder Societyの新たな診断基準」
●「日本におけるパーキンソン病リスクコホート研究:J-PPMI」
ブログでは、早期発見という大きな課題に関わる「日本におけるパーキンソン病リスクコホート研究:J-PPMI」を取り上げました。なお、分からない用語が数多くあったため、それらの用語の後ろに( )で説明等を付け加えましたが、その結果少し見づらくなっていると思います。
要旨:『パーキンソン病の疾患修飾療法を見据えて、パーキンソン病等シヌクレイノパチー(αシヌクレインが脳内に蓄積する疾病)の強いリスク集団であるREM睡眠行動障害(RBD)患者を対象とした多施設共同前向きコホート研究(仮説として考えられる要因を持つ集団[曝露群]と持たない集団[非曝露群]を追跡し、両群の疾病の罹患率または死亡率を比較する方法)を実施中である。
ドパミントランスポーター(DAT[Dopamine transporter]:神経末端のシナプスにあるドパミントランスポーターは、役目を終えたドパミンを回収し再利用する。下図参照)SPECT(single photon emission computed tomography:コンピューター処理して断層画像を得る。この装置では形態だけでなく、血液量や代謝などの情報も得ることができる)、脳MRI、運動機能および心理機能の経年評価ととも血液・髄液等の採取を進め、長期経過観察により、運動症状発症前の細胞変性の経過とそのバイオマーカー(人の身体の状態を客観的に測定し評価するための指標。血液検査などの臨床検査値、画像診断データのほか、広義には体温や脈拍などのバイタルサインまでも含む)を明らかにする。』
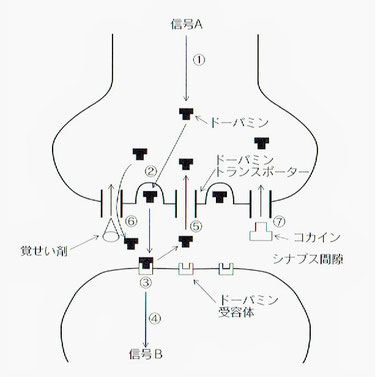
信号Aを受けると(①)、神経終末内のドパミンは、②のように次々とシナプス間隙に放出され、次の神経終末上にあるドパミン受容体に鍵と鍵穴の関係で結合する(③)。これによって、新たな信号Bが生まれ、情報が伝達されていく(④)。その後、受容体に結合していたドパミンは、受容体から遊離し、ドパミントランスポーターから再吸収され、元の神経終末に戻る(⑤)。
画像出展:「依存性薬物と乱用・依存・中毒」
研究の背景
・パーキンソン病は多くの治療薬の開発により、機能予後、生命予後は格段に改善してきた。
・現在の治療は不足するドパミン刺激をできるだけ生理的に補充することであり、神経細胞変性を抑制、抑止することはできていない。
・パーキンソン病は運動症状発現早期であってもドパミン細胞脱落はかなり進行している。
・神経変性を改善あるいは抑止しようとする場合には臨床上の早期ではなく、神経変性過程における早期での介入が必要であり、パーキンソン病では軽度認知障害(MCI)に相当するpreclinical(前臨床)期が注目されるようになった。
・ドパミン神経細胞脱落程度はドパミントランスポーター(DAT)SPECTにより描写可能であるが、この検査は極めてコストがかかり、アルツハイマー病の1/10以下の有病率であるパーキンソン病のスクリーニング法としては実用的でない。
・運動症状発症前に出現しうる非運動症状として、嗅覚障害、便秘、うつ症状などがパーキンソン病患者で有病率が高く、かつ運動症状に先行する症状として注目されたが、これらはいずれも正常高齢者で有病率が高く、パーキンソン病での特異度は低いといわざるを得ない。
・長期経過観察中にパーキンソン病、レビー小体型認知症(DLB:dementia with Lewy bodies)を発症する確率が極めて高いことが報告され、現在では5年で33.1%、10年で75.7%、14年で90.9%が何らかのシヌクレイパチーもしくは軽度認知障害になるとされている。
・パーキンソン病患者のうちRDB(REM睡眠行動障害)が先行する割合は30~40%とされている。
・日本では発症前集団の観察は倫理的な問題が大きい。一方、米国では2011年から、早期パーキンソン病、scans without evidence of dopaminergic defict(SWEDD)、健常人を対象としたパーキンソン病大規模臨床研究(Parkinson's Progression Markers Initiative:PPMI)が進行していたが、2013年からは嗅覚障害とRBDを対象とした発症前コホート研究も開始した。
J-PPMI研究の内容
・本研究は睡眠ポリグラフ検査(PSG)で確認されたRBD(REM睡眠行動障害)患者を対象に、パーキンソン病、レビー小体型認知症(DLB)、多系統萎縮症(MSA)の発症をエンドポイントとし、DAT
SPECTで年1回ドパミン神経障害を評価しつつ、臨床情報(心理機能・運動機能)、画像情報(MRIなど)の評価と生体試料を収集・蓄積する。
・ドパミン神経障害の出現早期には何らかの代償機構が働くと考えられ、この代償機構が破綻すると神経脱落が加速するとの仮説のもと、その間の変化を明らかにしたい。
・発症前後の超早期の病態を明らかにし、新たなバイオマーカーを開発することがJ-PPMIの目的である。
・被験者は60歳以上のRDB(REM睡眠行動障害)の患者(RBDの診断はJ-PPMI参加施設あるいは関連施設の専門医によって実施)。なお、主な除外基準は次の通り。
①すでに、パーキンソン病、DLB、MSAを発症している者
②認知症患者
③本研究が不適切と考えられるうつや不安や精神疾患がある者
④6ヵ月以内にDAT SPECTに影響を及ぼす薬物の使用歴がある者
・スクリーニングでは、既往歴、家族歴、神経学的診察、一般身体所見、心理検査、嗅覚検査(OSIT-J)、DAT SPECTを実施し、30日以内に血液・尿・髄液の採取、MIBG心筋シンチグラフィ、頭部MRI等のベースライン評価を行う。6ヵ月に1回の診察や検査および、各評価の3ヵ月後には電話で状態確認を行う。DAT
SPECTとMRIは毎年1回、MIBG心筋シンチグラフィは低下(遅延相の心縦隔比が1.8未満)となるまで年1回施行する。
進捗と今後の展開
・参加者は75人であるが、2017年6月には10人以上が丸2年の経過観察を修了する。
・これまでのところで最も興味深い結果は、いまだパーキソニズム(安静時振戦、筋強剛、無動、姿勢反射障害などの症状)を呈していない集団であるにも関らず、通常のパーキンソン病発症者と同レベルまでDAT SPECT SBR(specific binding
ratio)が落ちている参加者が少ないことである。
・DAT SPECT SBRは黒質ドパミン神経脱落とよく相関することから、研究開始前にはパーキソニズム発症はDAT SPECT
SBRに依存すると考えていたが、この事実は別の要因の検討が必要であり、他の多くの項目との関連を合わせて発症予測式を設定する可能性が高いと考えられる。一方、パーキソニズム発症を抑制する因子が発見されるとすれば、それは新たな治療法開発に結びつく可能性がある。
おわりに
『パーキンソン病は経過、薬物反応性など異質性の高い疾患であることは、近年特に注目されている。J-PPMIではパーキンソン病(をはじめとするシヌクレイノパチー)のうち、RBD(REM睡眠行動障害)が先行する患者のみを対象としており、RBD後発例や長期に渡りRBDを合併しないパーキンソン病との差異の有無を明らかにしていく必要があり、これについては現在、当施設でのパーキンソン病患者で検討中である。今後の展開を期待している。』
コメント(自分なりに整理してみました)
パーキンソン病の難しさの一つに、運動症状発現早期であってもドパミン細胞脱落はかなり進行しているという問題があります。米国では2011年から、早期パーキンソン病や健常人を対象としたパーキンソン病大規模臨床研究が始まっています。発症前集団の観察は倫理的な問題が大きいと懸念されてきた日本でも、2014年にJ-PPMI(パーキンソン病発症予防のための運動症状発症前バイオマーカーの特定研究)がスタートしました。この研究は、「ドパミン神経障害の出現早期には何らかの代償機構が働くと考えられ、この代償機構が破綻すると神経脱落が加速するとの仮説のもと、その間の変化を明らかにしたい。」というものです。そして、新たなバイオマーカーを開発することが目的になっています。







