これは「がんと自然治癒力1」の続きですが、今回は「日本のがん医療を問う」という2005年12月に発行された、NHKがん特別取材班による本が題材です。自然治癒力とは直接関係ないのですが、まずは「がんを知ろう」ということで進めています。
最も知りたかったのは、下のグラフのその後、2003年位以降のデータです。
参考とさせて頂いたのは、「がん情報サービス」さまです。
日本については2016年まで上昇続けていることが確認できました。死亡率が高い「男性」を見てみると、人口10万人に対する人数は、1958年はおよそ100人だったのが、2016年は350人を超え、約3.5倍にまで増えています。
一方、米国については「CA:A Cancer Journal for Clinicians」で調べることができました。

DISCLOSURESの下にSECTIONSがあり、その右側にあるPDFをクリック頂くと「Cancer Statistics, 2018」が表示され、12ページ上段にグラフが掲載されています。
こちらも「男性」が多くなっています。1958年付近を見るとおよそ220人程ですが、2015年には200人を割っているようです。
この2つのグラフにより「男性」については、日本では上がり続け、米国では1990年頃をピークに下がり続けていることが確認できました。そして、1958年からの約60年間で、日本では約3.5倍に増え、米国では減っているという衝撃的な事実も明らかになりました。
日本は世界で最も高齢化が急速に進んでいる国です。そのため、がんの増減についてはその点を考慮する必要があるとされています。この点について、「米国はどうなんだろう?」という疑問から検索してみると、内閣府のサイトに良い情報がありました。
このグラフによると日本の高齢化率は26.6%でトップです。一方、米国の高齢化率は14.8%と日本の半分に近い数値ではあるものの、やはり高齢化の問題を抱えています。これは医療が進歩し続けているということを考えると必然だろうと思います。
以上のことから、日米の高齢化の違いを考慮しても「3.5倍に増えた日本」と「減っている米国」には極めて大きな差があると言えます。(女性の違いは更に大きなものとなっています)
この事実を踏まえ、「日本のがん医療を問う」を拝読しました。大変興味深い内容で、どうまとめたら良いのか悩みましたが、日米の比較という視点なども必要と思い、章の順番にはあまりこだわらず、特に重要と思った箇所の中味を充実するように意識しました。
目次
プロローグ
第一章 命をつなぐ世界標準薬が使えない
命をつなぐ未承認薬
世界標準薬が使えない
引き継がれた命の訴え
混合診療をめぐる攻防
ついに承認されたオキサリプラチン
患者の声ががん医療を変える
第二章 揺らぐがん検診
誰が見落としたんだ!
検診はがんを見つかられるのか?
差が大きい検診レベル
抽選も現れた自治体の集団検診
予算が足りない
第三章 相次ぐ放射線治療事故
急速に広がる放射線治療
極端に少ない専門医
各地で相次ぐ放射線照射ミス
疎かだった治療機器の点検
事故にさえ気づかない病院も?
第四章 病院で差がつく生存率
増え続けるがん難民たち
乳房を切る必要はなかったのに……
まかり通る時代遅れの治療法
病院で差がつく生存率
受診曜日で違う乳房の温存率
専門医制度をめぐる学会の争い
患者不在の論争
第五章 「救える命を救う」アメリカのがん医療
認定が厳格な抗がん剤専門医
患者を支えるハイレベルなチーム医療
病院の質を監視する「がん医療の番人」
第六章 がん死亡率は下げられる
がん征圧は国家事業
戦略の決め手「がん登録」
問題山積の日本の登録制度
がんサバイバーが国を動かす
検診を後押しする米国保険会社
国は検診普及で得をする
受診無料の禁煙治療
若者からたばこを取り上げろ
エピローグ
1.抗がん剤治療の副作用
●抗がん剤治療は病院あるいは医師によって副作用は同じではない。優秀な医師による抗がん剤治療では、苦薬の量や組み合わせをきめ細かく変えていく。これは最小の副作用で最大の効果を上げるため。また、患者さまが納得して治療を受けることを大切にしている。
2.未承認薬を使うと高額の治療費がかかる

クリックして頂くと、「国内で薬事法上未承認・適応外である医薬品について」というページが表示されます。表の他に下部には「関連ファイル」というボックスがあり、未承認・適応外の最新資料(2018年5月版)が置かれています。
上左図:未承認薬および適応外薬は2015年以降、特に増えています。これは米国・欧州の抗がん剤開発のスピードに日本の認可の体制がついていけていないということではないでしょうか。
上右図:「関連ファイル」に置かれている最新版(2018年5月)を調べてみると、月額の薬剤費は10万円未満が3件(2.6%)、10万円以上50万円未満が19件(16.6%)。50万円以上が全体の80.8%となっており、患者さまの費用預担は厳しいものとなっています。
また、月額が500万円を超える超高額な薬剤も少なくないという印象です。
3.混合診療
1)「混合診療」とは
『公的な保険の適用を受ける保険診療と、適用を受けない自由診療を併用した診療。原則として禁止され、自由診療を併用した場合、保険適用を受ける部分も全額自己負担となる』(大辞林第三版の解説)
まず、患者さまの訴え(「引き継がれた命の訴え」)をご紹介します。
『私が延命すれば預金が減っていきます。私が死んだ後、家内や家族は誰が面倒を見てくれるんでしょうか。
家庭崩壊寸前なんですよ。家族は私のことを思って「ほんとに未承認薬を使っていいのよ」って言いますけども、私が死んだあとに家族に預金はない。そういうのが目に見えていますよ。
それを解決していくのは、混合診療しかないんですよ。混合診療を進めていただいて、少なくともこれまで(保険を)使っていた部分を保険診療にしていただく。そして未承認薬の部分はしょうがないから自費で払いましょう、緊急避難的に。近い将来、(薬を)認可してほしいんですけども、とりあえずこんな、ほんとに家庭崩壊寸前のような状態から脱却させてほしいのです。
私が言いたいのは混合診療(解禁)を突破口に、日本のがん医療を変えるために、やらなきゃだめなんですよ、どんなことがあっても。以上です。』
2)2003年6月の日本医師会の見解
3)患者申出療養 2016年4月スタート
『はじめに』の中に『いわゆる「混合診療」を無制限に解禁するものではなく』との記述があり、この「患者申出療養」とは実質、「混合診療」の一部解禁であることが分かります。
また、『厚生労働大臣の定める「患者申出療養」とは』には次のような説明がされています。
『未承認薬等を迅速に保険外併用療養として使用したいという困難な病気と闘う患者の思いに応えるため、患者からの申出を起点とする新たな仕組みとして創設されました。 将来的に保険適用につなげるためのデータ、科学的根拠を集積することを目的としています。』
なお、下記の[患者申出療養がスタート]のダウンロードボタンは最下部にあります。
このページのほぼ中段に「臨床研究中核病院及び特定機能病院に係る患者申出療養相談窓口設置状況一覧表」というものがあり、そこをクリックして頂くと、全国にある「患者申出療養相談窓口設置病院一覧(79病院)」と「患者申出療養相談窓口設置予定病院一覧(6病院)」が確認できます。
既にサービスを提供している埼玉県の病院は、埼玉医科大学病院 臨床研究センター内 患者申出療養制度相談窓口 049-276-1354 の1つですが、東京都には16の病院があります。
米国の場合は、「混合診療」とは抜本的に異なる「統合医療」という流れが既に浸透しています。
これについては、最後にスライドで補足させて頂きます。
4.日本で抗がん剤の臨床試験が遅い主な理由
●抗がん剤の専門家である腫瘍内科医が非常に少ない。
「日本のがん医療を問う」発行から約13年たった今の実状はどうなのか、まずは日本でもトップクラスの大学病院を調べてみました。
参考にさせて頂いたのは、「医学部受験マニュアル」さまに出ていた上位10校とし、各大学の病院のホームぺージで情報収集を行いました。
なかには、名古屋大学医学部附属病院さまのように「血液内科」、「小児がん治療センター」、「化学療法部」と複数お持ちの病院もありました。名称を列挙すると、「腫瘍内科」が2病院、「血液・腫瘍内科」が3病院、「腫瘍・血液内科」が1病院、「血液・腫瘍・心血管内科」が1病院、「血液内科」が2病院、「腫瘍センター」が2病院、「小児がん治療センター」が1病院、「化学療法部」が1病院となっており、10大学病院すべてにありました。
また、開設時期は概ね2009年から2014年の間であるように思われます。従いまして、日本でのがん治療の本格的普及を「腫瘍内科医」の普及と重ねるならば、その時期は2009年が一つの目安になるのではないかと思います。なお、2009年は本書の発行後約4年というところです。
腫瘍内科医育成の課題は専門医制度にあるとされています。この問題は日本のがん医療の根幹にかかわる、構造的かつ最大の問題ではないかと思います。そこで、大変長くなってしまうのですが、第四章にある「専門医制度をめぐる学会の争い」と「患者不在の論争」を全文ご紹介させて頂きます。
「専門医制度をめぐる学会の争い」
『医局の問題だけにとどまらず、学会同士の争いも表面化している。
抗がん剤の使い方に精通した専門医・腫瘍内科医。その認定制度を新たに設けることをめぐって、内科系の学会と外科系の学会がしのぎを削る状態になったのだ。
専門医の必要性が、それほどまで真剣に議論されるようになった背景には、医療事故の多発がある。
~中略(医療事故の話が書かれています)~
患者の間から専門の腫瘍内科を育成するよう求める声が高まった。
医学界でも、抗がん剤の専門医を育成しなければ国際レベルのがん医療が提供できないという危機感が強まっていた。
2002年、内科系の医師が中心になって、日本臨床腫瘍学会が発足した。抗がん剤による治療を効果的に、そして安全に行う医師を数多く育てる必要があるとして、当初から腫瘍内科医の認定制度の確立を目標に掲げた。
初代理事長に就任したのは、国立がんセンター中央病院薬物療法部の西條長宏部長(当時・国立がんセンター東病院副院長)だった。西條理事長は学会のホームページをはじめ様々なメディアを通じて、「既存の学会で行われてきた研究報告は、がん治療の向上に何の役にも立ってこなかった」と痛烈な批判を繰り返し、新しい学会による教育システムが必要だと訴えた。
発足翌年の夏、東京・築地の国立がんセンターに程近いホールで、初めての教育セミナーが開催された。若手を中心に、全国からおよそ300人の医師が集まって会場は満員となり、新しい学会に対する期待をうかがわせた。
「日本臨床腫瘍学会の目指すところ」と題して講演した西條理事長は、「既存の学会の研究報告は、単なる治療と治療法を確立するための臨床試験を混同した、経験の寄せ集めに過ぎない」とこき下ろした。その上で「正しい臨床試験ができる体制が整わなければ、日本のがん医療は世界から取り残されてしまう」と、改革への思いを熱く語りかけた。西條理事長は日本のがん医療を、データによる根拠を積み重ねた医療にシフトし、欧米に負けない国際レベルの専門医を育成する方針を前面に打ち出した。
西條理事長は、大阪大学の故・山村雄一名誉教授に師事した。山村名誉教授は国のがん対策専門家会議の委員も務めた免疫学の大家だ。西條理事長は山村名誉教授から、「臓器単位でなく、患者全体として考えよ」と教え込まれた。この戒めが、西條理事長の現在の活動の原動力になった。
医学部の授業では、がんは臓器ごとに分かれた専門科目で少しずつ習う。しかし西條理事長は、転移をともなう全身病としてのがんを治療する医師を育てるためには、統一したカリキュラムの中で、がんについて教えなければならないと考えている。がんという病気を総合的に扱う教育が、日本の大学教育では決定的に不足している。その教育機能を臨床腫瘍学会が担っていかなければならない。それが西條理事長の目指すところだ。
もう一つ、西條理事長の考え方の直接的な源流となっているのは、今から30年近く前のアメリカでの研修だ。大阪大学から国立がんセンターの呼吸器内科グループに移って5年後のことだった。30代半ばだった西條理事長は、アメリカのがん医療の一大拠点であるテキサス州ヒューストンのM.D.アンダーソン病院(当時M.D.アンダーソンがんセンター)で、最先端の医療に接するチャンスを得た。
治療開発部門の研究員として10カ月間の短期留学だったが、西條理事長は研究の面での日米のレベルの差は感じなかったという。しかし、臨床試験を厳密に行い、データをもとによりよい治療法の開発を進める病院の方針に、日本との大きなレベルの開きを感じた。
M.D.アンダーソン病院では、ほぼ毎日、正午から2時間にわたってカンファレンスと呼ばれる検討会が開かれる。会議では、患者の治療に当たっている腫瘍内科の医師と、がん細胞や免疫機能について基礎的な実験をしている研究者たちが、臨床試験のデータをもとに活発に議論する。時には外科や放射線の医師、薬剤師なども参加する。
理事長は述懐する。日本では、それぞれの医師の治療経験を持ち寄って検討することはあっても、厳密に計画された臨書試験から治療の根拠を導き出し、それをもとに治療法の優劣を比較することは、当時はほとんど皆無だった。
十分な根拠もなく、個々の医師の裁量によって治療が行われている日本に、科学的な根拠をもとに治療方針を決める専門制度を根づかせたい。カンファレンスに毎回参加しながら、西條理事長は強く感じたという。
思いは熟成し、30年後、西條理事長は日本臨床腫瘍学会で専門医制度実現に向けて動き出す。
社会も専門医を求めていた。臨床腫瘍学会の運営が軌道に乗ったのと呼応するかのように、国の「対がん10カ年総合戦略」、それに続く「がん克服新10か年戦略」が終わりを迎えようとしていた。20年にわたる対がん戦略によって、日本は、発がんの仕組みなど基礎的な研究では世界のトップレベルになった。しかし、それが実際の治療にどこまで貢献したのかというと疑問だと指摘する声が上がったのだ。西條理事長はこの指摘は正しいと認めた。そして、国のがん対策の失敗の原因は、基礎と臨床の間をつなぐ専門医の不足にあると分析した。
西條理事長は、専門医を育てる制度を作るために、いっさいの妥協を排する姿勢を強めていった。そうして作られた臨床腫瘍学会の専門医制度は、医師の質を保つために非常に厳しい要件を定めている。
まず受験資格を得られるのは、5年以上がん治療に携わり、このうち学会の認定する病院で2年以上の研修を受けた医師に限られる。さらに、がん治療に関して3つ以上の論文を執筆し過去5年間に抗がん剤治療を受け持った患者30人分の症例報告も求められる。
これらの受験資格を満たした医師に対し、筆記と口頭からなる認定試験を行って、抗がん剤治療の十分な知識と技術があるかどうかを確かめる。
試験問題のベースとなるのは、学会が2005年6月に公表した「臨床腫瘍学会コアカリキュラム」だ。このカリキュラムは、専門医に必要な研修を盛り込んだアメリカとヨーロッパの臨床腫瘍学会の共通ガイドラインに沿ったものである。欧米と同じ基準で試験を行うことで、国際レベルの専門医を育てようという考えの現れと言える。
カリキュラムには、がん発生の仕組みや死亡統計の見方などの基礎的な知識をはじめ、様々ながんの標準的な治療法、副作用への対処の仕方、どのように臨床試験を行えば良いかという計画の作り方から終末期の患者への対応の仕方まで、専門医として習得すべき知識と技術が記されている。受験する医師は、このカリキュラムで学んだ内容について問われ、評価を受けるのだ。
まさに抗がん剤のスペシャリストにだけ専門医の資格を与えようという、日本臨床腫瘍学会の専門医制度。試験は2005年11月に一回目が行われ、2006年4月に専門医第一号が誕生する予定だ。
外科サイドでも、頻発する抗がん剤関連の事故への対応を迫られている。
抗がん剤を専門とする腫瘍内科医のいない日本では、外科医も、というより手術を終えた外科医が、その延長線上で抗がん剤を使用しているからだ。この10年あまりの間、新しい抗がん剤が相次いで開発されたのをはじめ、複数の抗がん剤を組み合わせる治療方法が発達し、副作用への対策も世界で飛躍的な進歩を遂げた。しかし、複雑化し高度化する抗がん剤治療を担っているのは、日本では今も外科医なのだ。
この状況を受けて、日本癌治療学会が専門医の育成に名のりを挙げた。癌治療学会は1963年に設立された学会で、14000人の会員の80%近くを外科系の医師が占める。
慶應義塾大学医学部長で、消化器外科が専門の北島政樹理事長は、30代半ばの頃、アメリカ東部のマサチューセッツ総合病院に留学し、これまでアメリカ外科学会やアメリカ消化器病学会の日本支部会長を歴任している。
最終的に目指しているがん医療は、臨床腫瘍学会の西條理事長と同様に、専門医が協力し合うアメリカ型のチーム医療だ。しかし、抗がん剤治療に精通した医師がほとんどいない日本の現実を考えると、がん治療の現場を担っている外科医を中心とした医師たちの底上げを図ることが第一だと考えている点で、西條理事長とは異なっていた。
がんの治療に携わる専門医は、手術だけでなく、抗がん剤や放射線など基本的な知識を幅広く身につけるべきというのが、癌治療学会の主張だ。
学会は、急速に増えているがん患者に対応するにはどれくらいの専門医が必要なのか試算を行った。もとになったのは2002年に厚生労働省が行った患者調査で、全国のがん患者を』128万人と推計している。学会は、この半数の64万人に抗がん剤治療が必要だと仮定し、ひとりの医師が1年間に抗がん剤で治療する患者を20人から50人と設定した。
その結果、必要な医師は12800人~32000人、中間をとっておよそ20000人とはじき出した。その上で、がん治療の質を確保するためには、できるだけ多くの医師に学会の審査を受けてもらい、専門医の資格を与える必要があるとした。
どの位のレベルの医師を対象にするのか、試験問題をどうするのかなどの重要な内容を決めないまま、癌治療学会は、申請に必要な資格や手続きを定めた規則と施行細則を1年足らずの間に次々と整備した。そして、次の総会のある2005年10月に認定試験を実施すると決めた。さらに専門医第一号の登録についても、臨床腫瘍学会より早い年明け早々とした。この決定に、学会の内部からさえ「急ぎすぎではないか」といった声があがった。
学会が、必要な専門医の数として会員数を超える数字を示したことも、患者やほかの学会の間に憶測を呼んだ。この専門医制度は、外科系の医師が今後も引き続き抗がん剤治療に当たることを保証するものではないかという見方が強まった。大急ぎとしか言いようのない制度設計のやり方が憶測に拍車をかけ、“既得権益の維持”を印象付ける結果となった。
日本臨床腫瘍学会の西條理事長は、自分の学会の専門医制度は癌治療学会のものとは一線を画すという姿勢を強調し、批判を繰り返した。
「現状追認の専門医制度は、患者にとっていかなる改善ももたらしません。我々は質の高い優れた専門医の育成を目指します。我々が作るのはエビデンス(根拠)のない治療を行う医師を救済するための専門医制度ではありません。養成する専門医の数を臨床腫瘍学会の会員数の3分の1程度に抑えることで、質の維持を図ります」
これに対し、癌治療学会の北島理事長が反論する。
「患者さんから切除したがん組織を使って、抗がん剤の効き目について研究してきたのは外科医ですし、患者の体で起きていることを最も熟知しているのも外科医です。現在、がん治療に携わって抗がん剤に慣れている外科医が、ある程度の資格審査を受けて治療をやらないと、患者さんにとって不幸なことになってしまいます。抗がん剤に詳しい腫瘍内科医がいるのであれば、外科医は手術だけに専念して抗がん剤治療は任せられます。しかし現実には、日本に腫瘍内科医はいないんです」』
次の問題の「患者不在の論争」に移る前に、米国における腫瘍内科医になるためのプロセスをご紹介します。
なお、この内容は本書発行(2005年)当時のものになります。
『腫瘍内科医は、厳しい基準で認定される。アメリアで医師免許を取るためには、主に理科系の四年制大学を卒業した後に医科大学で4年間学び、州の試験に合格しなければならない。免許を取れば医師として患者を診察、治療することができるが、この時点ではまだ専門はない。専攻する科によって違うが、医師たちは3年から7年の研修医の間に、外科や内科などの専門分野で訓練を積み、外科医や内科医となる。
さらに、抗がん剤を専門とする腫瘍内科医になるためには、フェローシップと呼ばれる特別研修コースで2年間、学ぶことが求められる。腫瘍内科医を目指す医師たちは、ここでがんと抗がん剤についての集中治療を受ける。このほかに1年間、血液学のコースを修めることが多いという。腫瘍内科のフェローシップを終えると、医師たちは初めて、抗がん剤治療の専門医を名乗ることができる。学会による認定は必須ではないが、ほとんどの医師はフェローシップを終えた後、学会の試験を受けて認定を取る。』
「患者不在の論争」
『二つの学会が、それぞれの専門医制度にこだわるのには訳があった。
がんの専門医制度をめぐっては、10年前に日本癌治療学会が検討を始めた。しかし、すでにほかの学会の専門医資格を持っている医師たちから「屋上屋を重ねるものだ」と反発が出て、2年後の理事会で否決された。
事態が大きく動き始めたのは2002年。日本臨床腫瘍学会が発足してからだった。
医療機関が広告することは、現在の日本では厳しく規制されているが、この年、一定の条件を満たした学会が認定する専門医については広告できるようになった。また、医療機関が行った手術件数によって、診療報酬の支払いに差をつける「施設基準」が導入された。医療事故が相次ぐ中、医師の質が問われ、どうやってその質を示すかの模索が始まっていた。
がんの治療にあたる医師の間では、何らかの資格を得なければ、今のように自由に抗がん剤を使えなくなる可能性があるのではないかという観測が広まっていった。
また、新しい抗がん剤の承認申請のデータを得るための臨床試験を担う、専門医の育成が求められるようになっていた。
臨床試験は、製薬会社が医療機関に委託して行われる。委託された医療機関に所属する医師は、同意の得られた患者に薬を投与し、データを集める。毒性の強い抗がん剤の効果や安全性を確かめる試験には、薬に関する詳しい知識が必要とされる。しかし、日本では専門医が少ないため、試験をきちんと行うことができず、結果の質が保証されていないと指摘されている。
こうした中で、国内の新薬の臨床試験の届出件数は、2003年には10年前のわずか3分の1にまで減り、「臨床試験の空洞化」とまで呼ばれる事態になっていた。
それ以前の1997年、臨床試験の実施手続きに関する国際基準を国内に導入したことも、空洞化を加速させる原因となっていた。国際基準で求められているレベルの臨床試験を実施するには、準備が不十分だったのだ。専門医の不足に加え、試験に参加する患者が集まらず、試験期間が長引いていった。その上、海外で先に承認された薬の方が、国内の薬価が高く算定されるケースまで出てきたことから悪循環に陥り、まず海外で臨床試験を行うという製薬会社さえ出てきたのだ。
国内で薬の承認申請に向けたデータを集められない状況が続けば、新しい薬の提供が進まなくなる。こうした面でも、抗がん剤に詳しい専門医の必要性が高まっていた。
一方で、大学の医学教育の取り組みは遅れていた。
がんは消化器や呼吸器といった、臓器別に分けられた教育科目の中で扱われた。あくまで臓器の中の病変という位置づけにとどまり、がんの治療がひとつの教育科目として教えられることはなかった。教育を担う大学の講座と大学病院の診療科が一体化した医局講座制のもとでは、医師が所属する医局を飛び出して臓器ごとに縦割りの組織を横断し、がんの治療について学ぶことは難しかったのだ。
大学病院でも腫瘍科といったがん専門の診療科を設けるところが増えているが、腫瘍学講座を設ける大学は数えるほどしかない。医師を育てる医学部では教員に定員があり、新しい講座を増やせないといった問題や、ほかの講座との兼ね合いなどから、新たに腫瘍学講座を設けることは難しいのだ。こうした日本の医療界の縦割り体質の中で、専門医を育てるためには、学会が認定制度を作る必要があった。
この点では、内科医の臨床腫瘍学会の西條理事長も、外科系の癌治療学会の北島理事長も、認識は一致していた。しかし、西條理事長が、これまでの学会の体質と決別して医師に高い質を求めようと挑んでいたのに対し、北島理事長は様々な診療科に共通する基本的な教育を行い、一定の質を確保しようというアプローチをとった。
それぞれの学会が異なる基準で専門医を認定すると表明すると、がん治療に携わる医師の間からは「内科と外科の戦争」といった極端な表現すら飛び出した。
こうした内科と外科の対立に、患者の側も不安を感じ始めていた。
二つの専門医試験が別々に実施されれば、医療現場では、異なる基準で認定された専門医が入り交じって患者を診察することになってしまう。患者の混乱は目に見えていた。患者団体の中には、それぞれの学会の理事長と接触し、互いに協力するよう求める動きも出始めた。
第一章(「命をつなぐ世界標準薬が使えない」)に登場した「がんと共に生きる会」の佐藤均会長は、上京して厚生労働省の検討会を傍聴したときは毎回のように、会議後、委員として出席していた臨床腫瘍学会の西條理事長に話しかけた。そして、二つの専門医制度を一本化できないか打診を続けていた。
大腸がんと闘っていた佐藤会長は、地元・島根県に腫瘍内科医がいないことにショックを受け、県や国に腫瘍内科医の育成を精力的に働きかけていた。多くの患者が、専門医を探し求めて医療機関をさまよい歩く「がん難民」となっている現状を指摘し、こう訴えていた。
「専門医制度は患者のためのものであってほしい。現状では、それぞれの学会のエゴで専門医制度を作るとしか思えないんですよ。何とか一本化し、患者に分かりやすくしてほしいのです」
また、日本がん患者団体協議会の山崎文昭理事長は、癌治療学会の北島理事長への接触を続けた。癌治療学会の理事長に出席して、患者側の思いを伝えたいと申し入れたのをはじめ、厚生労働省やがん医療に関心のある国会議員にも、専門医制度を実現し患者が病院を選ぶ際の参考にできるよう求めた。
こうした活動に対し、二つの学会はいずれも自分たちの専門医制度の正当性を主張し続けた。時には逆に「相手を説得してくれ」と依頼してくることすらあったという。
山崎理事長も、患者のことを考えてほしいと訴える。
「別に自分たちは外科とか内科とか、どっちを応援しようというのではないんです。患者はよりよい病院でよりよい治療を受けたいと思っているわけですから、基準が複数あると分からなくなってしまう。学会のための専門医か、患者のための専門医か、それを考えてくださいということです」
折り合いがつかないまま、癌治療学会による試験の実施予定まで8ヵ月と迫った2005年2月、研究者の国会と形容される日本学術会議の医学・医療部門が、この問題を議題に取り上げた。学術会議は科学の各分野のトップが集まって、日本の科学技術のあり方について審議し提言を行う機関だ。こうした個別の分野を議題として取り上げるのは異例のことで、問題の深刻さを示していた。
会議では、この問題に関する専門委員会の委員長で、東京大学の鶴尾隆教授(日本がん分子標的治療学会 初代理事長)が熱弁をふるった。
「このままでは国民に大きな混乱を招いてしまいます。緊張な状態なので、至急検討が必要なんです。」
そして、数カ月間議論してまとめた提言案を示した。提言案には次のように書かれていた。
異なった基準によって認定された専門医が誕生することは、国民に不要な混乱を招く(中略)専門医制度は第一に患者のためのものであって、決して医師、学会の利益のために存在するものでないことを強く認識すべきである。
学術会議には、内科と外科がそれぞれの代表を送っている。お互いの代表が自分たちの立場からの主張を行い、議論がかみ合わないまま提言の採択は見送られた。
様々な模索が続く中、外科系の癌治療学会は2月、臨床腫瘍学会を含むがん関連の12の学会に対し、あらためて専門医制度への協力を求めた。
しかし、試験までの時間が限られていることもあって、全面的な協力を表明したのは日本泌尿器学会のみであった。臨床腫瘍学会は癌治療学会の専門医について、引き続き「必然性を感じない」として連携を拒否した。その一方で、抗がん剤に関する専門医制度を一本化することは必要だと認めて話し合いに応じる姿勢を示し、ようやく二つの学会が歩み寄りはじめたのである。
4月中旬、二つの学会は専門医制度の一本化に向け、話し合いのテーブルについた。今度は、医学関係学会の頂点である日本医学会が調整に乗り出した。しかし、基本的な考えが異なるため、どう協力していくのかという方針がなかなか決まらない。
折れたのは癌治療学会だった。北島理事長が「専門医」の看板を下ろす決断をしたのだった。
6月末、日本医学会が両学会の内諾を得た上で、二つの専門医制度の一本化に向けた提言をまとめた。提言では専門医の看板を下ろす代わりに、癌治療学会が臨床腫瘍学会や基礎系の日本癌学会 とともに合同委員会をつくり、新たに「がん治療認定医」(認定医総数:15,572名、認定医(歯科口腔外科)総数 427名 (2017年4月1日現在)がん治療認定医申請資格(2018年度)という資格を作る案を示した。そして、臨床腫瘍学会をはじめとするがん関連学会の専門医については、この認定医の資格を得た後に取得するものとした。
一方、臨床腫瘍学会も、それまでの「臨床腫瘍専門医」という名付け方では、がん医療すべての治療をするようなイメージがあるとして、診療の実態に即した「がん薬物療法専門医」という名称に変更することになった。しかし、西條理事長は専門医の受験資格にがん治療認定医の取得は義務づけないと早々に表明し、本当に二つの専門医制度が一本化したと言えるのか疑問を残した。
提言をまとめた日本医学会の高久史麿会長は要望した。
「三つの学会が合同で習得すべき知識を定めるので、がん治療認定医の質の担保は図れると思います。提言に合意した臨床腫瘍学会が新しい認定医を否定することは、自らを否定することになりますので、将来的にはがん治療認定医の資格を取ることが、がん薬物療法専門医の取得条件になることを希望しています」
専門医制度をめぐる二つの学会の争いは、結局、日本のがん医療が患者不在のものであることを印象づける結果になったのである。』
5.米国での成功要因
第五章の「救える命を救う」アメリカのがん医療、および第六章のがん死亡率は下げられる では、多くの米国における成功要因が紹介されています。この中で、私が特に重要と思うものは次の3つです。
●政治トップのリーダーシップ・コミットによる全米プロジェクト化
●適切な施策を導くための正確な情報を収集・蓄積・分析するためのシステム化
●病院単位でのがん医療に関する品質維持・改善のしくみの導入と継続
本書の中では、これらは『がん征圧は国家事業』、『戦略の決め手「がん登録」』、『病院の質を監視する「がん医療の番人」』に書かれています。
そこで、最初の2つは一部、『病院の質を監視する「がん医療の番人」』に関しては全文をご紹介させて頂きます。
「がん征圧は国家事業」
『アメリカが、がん征圧に向けて大きく踏み出したのは、1971年。当時のニクソン大統領が、国を挙げてがん対策に取り組むことを国民に約束した、いわゆる「がん戦争宣言」がきっかけだ。
ニクソン大統領は記者団を前に、厳しい表情で宣言した。
「がんで命を落とした人の数は、今や第二次世界大戦で亡くなった人の数を超えるまでになりました。私は今年、まず初めに議会にこう伝えました。がんを征圧するための治療法の開発に、国家をあげて取り組むと。そして議会も、がん対策を国家事業として推進するために必要なことは何でもすると約束してくれました。私もこれだけは申し上げたいと思います。がん患者や研究者に対して、国としてできる限りのことをすると。それを、お約束します」』
「戦略の決め手「がん登録」」
『アメリカで、がん死亡率を減らすためにNCI(国立がん研究所)が最重要課題として取り組んだのが、国内のがん患者のデータベースを作ることだった。患者が、いつ、どんながんになり、どういった治療を受けたのか、全ての経過を報告するよう病院に義務づけた。いわゆる「がん登録」である。
アメリカでは、がん治療を行う主だった病院はがん登録士を雇用して、患者の情報を追跡調査している。こうした情報は、オンラインで国のがん登録センターに集められる。その数は年間130万人に達するという。
NCIのがん登録が始まったのは、1973年。その2年前に成立した国家がん法がきっかけだった。がん登録は五つの州からスタートし、年々実施する州が増えていった。
一方、1992年にはがん登録法が成立し、国家がん登録プログラムが立ち上がった。こちらは、CDC(疾病予防対策センター)という国の機関が中心になって運営した。CDCは、エイズやエボラ出血熱、鳥インフルエンザなど、どちらかというと感染症対策で名前を聞くことの多い組織だが、がん対策でも大きな役割を果たしている。』
「病院の質を監視する「がん医療の番人」」
『クリスタ・セント・マイケル病院のがん医療は、アメリカでは決して特別なものではない。アメリカ外科学会がん委員会の認定を受けた医療施設が広く行われているものだ。2005年8月現在、認定を受けた病院の数は全米で1425に上る。
委員会(アメリカ外科学会がん委員会)は、患者がどこにいても、同じようにレベルの高い治療を受けられることを目標に、1922年に設置された。がん医療を行う医療機関が満たすべき基準を定め、その基準に合格した病院を認定している。最初の認定基準が発表されたのは1930年。当時、がんの治療と言えば手術だった。以来、およそ三年おきに基準を見直してきた。
チーム医療の概念が盛り込まれたのは、抗がん剤や放射線治療の技術開発が進んだ1950年代以降という。
2004年版の認定基準では、36項目に上る条件を定めている。
まず、認定を求める病院は、腫瘍科の運営に責任を持つがん委員会を院内に設置する必要がある。がん委員会を設置することは、まさにチーム医療を行わなければならないことを意味する。委員会には放射線診断医、病理医、外科医、腫瘍内科医、放射線治療医、腫瘍看護師、ソーシャル・ワーカー、がんカンファレンスを開催する頻度を決め、専門医とスタッフに参加を義務づける。また、自分の病院で行った患者の治療について毎年分析し、その結果をスタッフに公表しなければならない。
さらに資格を持つがん登録士が、患者のデータを集めなければならない。治療の結果をきちんと把握するため、分析対象となる患者の80%について追跡調査をしなければならない。過去5年間に診断を受けた患者については、さらに基準が厳しく、対象の90%を追跡調査することが求められている。これらのデータはアメリカ外科学会がん委員会の全米がんデータベース(NCDB)に提出しなければならない。
また、放射線治療と抗がん剤治療を行うための設備とスタッフを確保することや、がん患者の看護は専門知識と技術を備えた腫瘍看護師が行い、その能力を毎年評価することなども求めている。
さらには、行院独自でも、アメリカがん協会が各地に持つ事務所などの地域組織と協力しながらでもいいが、遺伝子検査、カウンセリング、在宅介護、栄養指導など、患者やその家族への支援サービスを行うことまで求めている。
こうした認定基準が実際に満たされているかどうかについて、アメリカ外科学会がん委員会は3年に1度、認定病院に調査担当者を派遣し、立ち入り調査を行う。先ほどのクリスタス・セント・マイケル病院は、2004年11月に調査を受けた。
病院は、36項目の認定基準をどの程度満たしているかをまとめた自己評価を、調査の2週間前までに提出する。このほか、病院の年次報告書や院内のがん委員会の議事録、がんカンファレンスの開催実績報告書、治療の分析結果を示す文書などの提出を求めらることもあるという。
委員会の調査担当者は、この資料を読み込んだ上で立ち入り調査にのぞむ。クリスタス・セント・マイケル病院では、調査担当者が、まず病院のがん委員会のメンバーと面接した。そして、「抗がん剤治療を受けている患者が急に熱を出して運び込まれた際、どのように対応しているのか」や「処置を受けるまでの患者の待ち時間の長さはどのくらいか」などを質問したという。こうした質問は、直接、認定基準に盛り込まれているものではない。しかし調査担当者は、認定病院でがん医療がどのように行われているのかを把握するために、数多くの質問を行うという。
その後、調査担当者は抗がん剤治療や放射線治療の現場、マンモグラフィーなどの検査施設を視察し、問題がないかを確認した。さらに、カルテをがん登録のデータと照らし合わせ、がん登録データの収集が適切に行われているかを確認した。
その上で、調査担当者は各項目について、「可」と「不可」の二段階で評価する。項目によっては、これに「優」や「適用外」の評価も加わる。36項目すべてが可の場合は、認定を3年間継続することが認められる。すべてを満たせなかった場合も、7項目までならば再認定を受けられるが、1年以内に問題を解決し、文書で委員会に報告しなくてはならない。8項目以上が不可だった場合は、認定が取り消される。
クリスタス・セント・マイケル病院はすべての項目の条件を満たし、認定が更新された。
立ち入り調査を受ける病院は、調査担当者の旅費や宿泊費などのために3500ドルを負担しなくてはならない。なぜこうした手間をかけて認定を受けるのか。実は病院にとっても十分なメリットがあるのだ。その一つが、アメリカ外科学会がん委員会が管理、運営する全米がんデータベース(NCDB)の活用だ。
NCDBは、認定病院からこれまでに報告された1500万人を超える患者について、がん登録の情報が集められたデータベースだ。ここには毎年、全米で新たにがんと診断される患者の75%の情報が追加される。内容は患者の性別、年齢、住所などの基礎的な情報をはじめ、がんの進行の度合い、飲酒や喫煙の習慣の有無まで150項目以上に上る。受けた治療については、手術の方法から照射した放射線の量まで詳細に記録している。
これらのデータは、患者が退院しても追跡調査が行われる。電話をかけて、がんが再発していないかどうかなど治療後の経過を確認するほか、新聞の死亡欄もチェックする。追跡調査は患者が診察を受けてから亡くなるまで続けられる。
病院はこのデータベースに蓄積された情報を利用することで、自分たちの医療が全米のどの位のレベルにあるのか、自分たちの地域に多いがんの種類は何か、予防・早期発見のためにどのような取り組みが必要かなどを客観的に判断し、対策を立てることができる。
クリスタス・セント・マイケル病院では1999年、がん登録のデータを確認したところ、乳がんの手術で乳房をすべて摘出している割合が予想より高いことが分かった。このデータは医師に送られ、治療方法について再検討が行われた。その結果、乳房を温存する手術の割合を大幅に上昇させことができたという。
クリスタス・セント・マイケル病院のがん登録士ダイアン・ケチャムさんは言う。
「がん登録がなければ、地域のがん治療の状況はまったく分からなくなってしまうでしょう。それはまさにブラックホールのような状況です。認定病院であることの利点はたくさんありますが、最大の利点は、全国共通の基準があるので、腫瘍科をより良いものにしようという目標に向けて、私たち全員が常に努力できることなのです。」
アメリカ外科学会がん委員会が病院の認定を始めて70年余り。認定はがん医療を行う病院にとって信用の証になり、患者が病院を選ぶ際の重要な判断基準となっている。実際アメリカでは、新たにがんと診断された人の80%が、認定病院での治療を選択している。
アメリカ外科学会がん委員会のデイビッド・ウィンチェスター委員長は、認定の意義をこう語る。
「私たちの活動の目的は、病院が患者にどんな医療を提供しているのか、患者の予後の状態をどこまで把握しているのか、その詳細を知ることです。私たちはがん医療を行う病院を監視する、いわば“がん医療の番人”です。始まって70年以上になる認定制度を通して、がん医療の水準を確実に向上させてきたと確信しています。こうすることで、地方に住む患者が、自宅近くの病院で質の高いチーム医療を受けることができるのです」
日本とアメリカでは、病院の仕組みも医療費の負担の仕方も全く異なるが、参考になる点は多い。
がんの専門医を育てる教育が、アメリカでは非常に重視され、制度として確立している。こうして育成された専門医が集まり、チーム医療の拠点である腫瘍科が作られる。クリスタス・セント・マイケル病院では、がんカンファレンスだけでなく、日常の数多くの場面でチーム医療が実践されていた。腫瘍内科と放射線治療医が仕事の合間を見つけては、立ち話で、頻繁に患者についての情報や意見の交換をしている。大がかりなカンファレンスを開かなくても、ある程度の情報交換はできるのだ。それも腫瘍科という共通の場があることの大きな効果だろう。
国立がんセンターの垣添忠生総長は、日本のがん医療を変えるには、まず大学の医学部から考えていかなければならないと主張する。
「日本では、がんの手術を予定している患者さん一人一人について、外科の立場では非常に厳しい議論をして手術の方針を決めているとは思います。しかし、放射線治療や抗がん剤治療の可能性はないのかという議論がなされているかというと、医局の壁でうまくいっていないことがあると思います。ですから医学部には横断的な組織として、臨床腫瘍学のような講座が必要なのです。」』
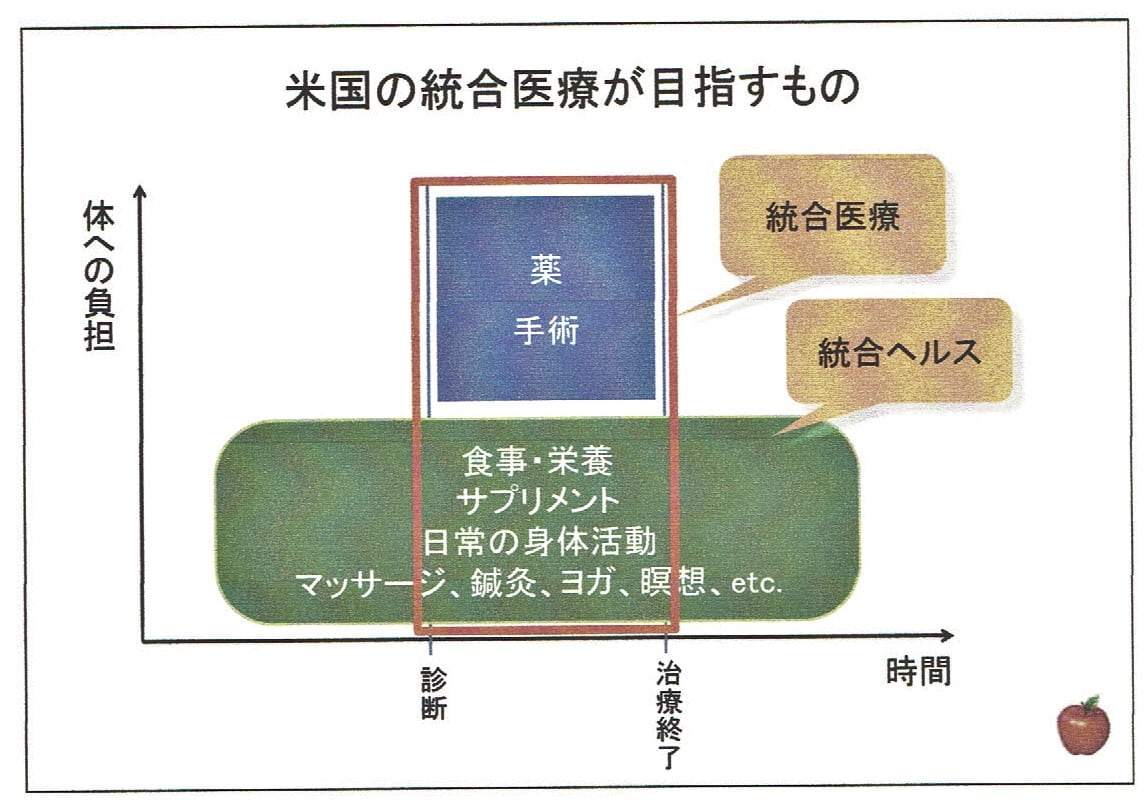
付記1:米国の統合医療
統合医療とは、左下図の「現代医療に基盤を置きながら、補完代替医療の潜在的な意義を認め、検証しながら選択的に活用しようとする立場」ということです。
日本の「患者申出療養」は未承認等の薬剤に対する措置を意識したものなので、右下の図でいえば、青箱の範囲内ということになります。
下はスライドショーになっています。クリックして頂くとスライドが固定されます。

『PubMed(パブメド)は生命科学や生物医学に関する参考文献や要約を掲載するMEDLINEなどへの無料検索エンジンである。 アメリカ国立衛生研究所のアメリカ国立医学図書館(NLM)が情報検索Entrezシステムの一部としてデータベースを運用している。』(ウィキペディアさまより)
付記2:日本のがん対策
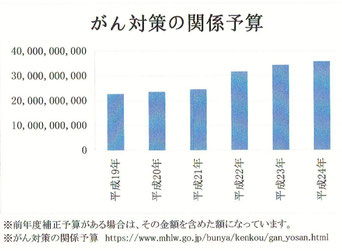
こちらは、掲載されいた平成19年から24年までの、「がん対策関係の予算」の額を棒グラフにしたものです。残念ながら、平成25年以降のデータは出ていませんでした。